Raakvlak
Het bespreken van seksuele gezondheid is voor de meeste zorgprofessionals een (te) grote uitdaging.1 Onderzoek laat zien dat dit binnen de revalidatiegeneeskunde niet anders is.2 Dit artikel bespreekt onder andere aan de hand van het biopsychosociaal model de overeenkomsten tussen de medisch specialistische revalidatie (MSR) en de seksuologie in zowel de probleemanalyse als de behandeling.
Auteur
DRS. J.M.A. (ANGELIEK) ZWINKELS
Revalidatiearts Adelante Hoensbroek; seksuoloog; lid Special Interest Groep revalidatie Nederlandse Wetenschappelijke Vereniging voor Seksuologie (NVVS)
De Nederlandse Vereniging van Revalidatiegeneeskunde (VRA) beschrijft in haar beleidsplan 2025: ‘De revalidatiearts en het revalidatieteam ondersteunen patiënten actief naar zelfredzaamheid en eigen regie’. Een definitie van seksuele gezondheid volgens Leusink en Rademakers is: ‘Seksuele gezondheid is het vermogen zich seksueel aan te passen en een eigen regie te voeren, in het licht van de fysieke, emotionele en sociale uitdagingen van het leven’.3 Zowel bij de MSR als bij de seksuologie worden patiënten begeleid naar een nieuw functioneel evenwicht na een (verworven) ziekte of aandoening. De overlap met revalidatiegeneeskunde is evident. MSR richt zich op heel de mens in al zijn facetten, seksuele gezondheid is als basisbehoefte daar één van.4
Biopsychosociale benadering
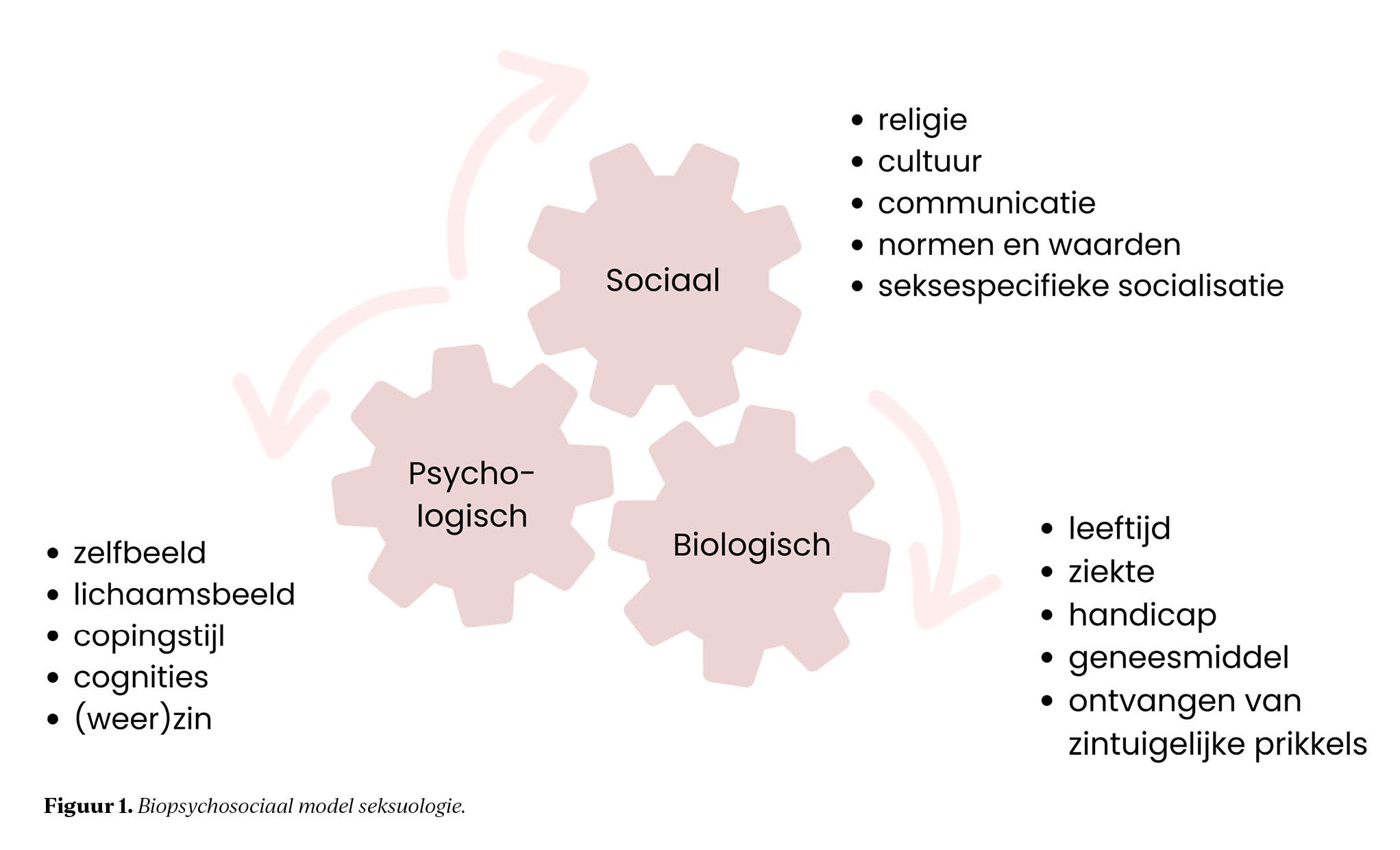
Tijdens het consult door de revalidatiearts wordt het biopsychosociaal model als leidraad genomen voor de analyse van de problemen en te zoeken naar aangrijpingspunten voor de behandeling. Ook in de seksuologie staat dit model centraal (figuur 1). Volgens Rutgers: het biopsychosociaal model stelt dat gezondheid en ziekte worden beïnvloed door een combinatie van biologische, psychologische en sociale factoren en hoe deze verschillende factoren invloed hebben op seksualiteit. Dit model kijkt niet alleen naar de fysieke aspecten van een aandoening, maar ook naar hoe iemands emoties, gedachten, gedrag en sociale omgeving bijdragen aan hun gezondheid of ziekte.5
Voor beide vakgebieden is het biopsychosociaal model het startpunt. De kracht van dit model is ook dat het goed inzichtelijk maakt dat verandering in het ene domein effect heeft op de andere levensgebieden. Dit biedt handvatten voor behandeling op het gebied van seksuele gezondheid.
Kwaliteit van leven
Voor veel mensen is seks belangrijk voor kwaliteit van leven. Patiënten in de MSR zien zich meestal genoodzaakt om hun leven op één of meerdere gebieden anders in te richten. Niet het herstel naar vroeger maar ‘hoe nu verder’ staat dan centraal.
‘Goede seksuele gezondheid
heeft een positief effect op
kwaliteit van leven’
Mensen met een beperking lopen vaak aan tegen normen/oordelen over wat normaal is, ook op het gebied van seks. Bovendien: wat is ‘normale’ seks? Seksuologie richt zich er niet op of alles normaal functioneert maar hoe deze persoon voldoening en plezier kan beleven aan seks. Immers, ook bij een goed functionerend lichaam kunnen er allerlei redenen zijn waarom iemand weinig plezier beleeft aan seksualiteit. Bijvoorbeeld vanuit seksuele oriëntatie of culturele achtergrond. Een kernmerk van zowel revalidatiegeneeskunde als seksuologie is dat ze zich richten op kwaliteit van leven. Verminderde seksuele gezondheid kan vermindering van kwaliteit van leven geven. Een goede seksuele gezondheid heeft een positief effect op kwaliteit van leven.6,11
Secundaire preventie
Een belangrijk aandachtspunt bij revalidatiegeneeskunde is minimaliseren van de gevolgen van de opgelopen blijvende verandering op zowel de korte als langere termijn. Als eenmaal een probleem is ontstaan dan is het van belang om al in de eerste fase aandacht te besteden aan secundaire preventie, voor een zo goed mogelijk eindresultaat’.7 Als gevolg van een (verworven) aandoening kunnen er problemen optreden op meerdere domeinen, zoals seksualiteit. Door vroeg het gesprek aan te gaan kunnen patiënten geholpen worden om secundaire problemen te voorkomen of te minimaliseren. Dit geldt ook voor hun seksuele gezondheid en is cruciaal voor opbouw van eigenwaarde en (een nieuwe) seksuele identiteit op langere termijn.8
Revalidatiepraktijk; Bespreken
Veel artsen geven aan niet goed te weten hoe ze het gesprek over seksuele gezondheid op gang kunnen brengen.1 Er wordt binnen de revalidatiegeneeskunde echter vaak al gebruik gemaakt van gesprekstechnieken die in de seksuologie vanuit het PLISSIT-model (zie kader) ook ingezet worden. Bijvoorbeeld: ‘Regelmatig zien we bij uw aandoening …’. Dit zijn in feite de eerste en tweede stap van het PLISSIT-model: Permission en Limited Information. Door te benoemen dat er op het gebied van seksuele gezondheid veranderingen kunnen zijn geeft men aan dat seksualiteit een onderwerp is wat besproken mag worden. Door te informeren vanuit generaliseren wordt in eerste instantie weggebleven uit het persoonlijke, wat drempelverlagend kan zijn.

Revalidatieprofessionals zijn zeer vaardig in doorvragen. Wanneer een patiënt aangeeft beter te willen lopen is de vraag: wat verstaat de patiënt onder ‘beter’? Expliciteren wat met ‘de seks lukt niet meer’ bedoeld wordt kan richting geven aan wat de oorzaak is. Met oprechte, professionele nieuwsgierigheid kunnen revalidatieprofessionals ook zeer persoonlijke onderwerpen aankaarten. Zelden is er een drempel die niet te nemen is.
Patiënten verwachten dat we seksualiteit bespreken. Aan die verwachting gehoor geven is een teken van goed behandelaarschap9 en geeft een mooie verdieping van de arts-patiëntrelatie. Dit verhoogt het werkplezier.
‘Patiënten verwachten dat we
seksualiteit bespreken’
Kennis
Een andere hindernis die gezondheidswerkers ervaren is dat zij dénken een gebrek aan kennis te hebben om een patiënt te helpen indien er een probleem op het gebied van seksualiteit ter tafel komt. Hierdoor bespreken ze seksuele gezondheid niet of vragen ze niet door. Om het gesprek aan te gaan is er geen specifieke kennis nodig, en het geeft de patiënt wel de mogelijkheid de zorgen te delen.
Wanneer men denkt niet (meteen) een antwoord te hebben op een vraag kan door middel van open vragen verdere informatie verkregen worden waardoor er meer richting komt over waar het probleem (en oplossing) mogelijk zit. Fysiek, mentaal of sociaal maar vaker een combinatie zoals het biopsychosociaal model duidelijk maakt.
‘We hebben een unieke positie om
patiënten met hun veranderde
seksuele gezondheid te helpen’
Bij doorvragen wordt niet alleen de patiënt tijd en ruimte gegeven om de gedachten te ordenen maar ook de hulpverlener. Met veranderingen in het functioneren zijn effecten op seksuele gezondheid binnen meerdere domeinen te verwachten. Door een goede probleemanalyse van de veranderde seksuele gezondheid heeft een revalidatieteam aanknopingspunten om de patiënt hierbij te ondersteunen. Iedere (para-)medicus binnen de revalidatie kent de gevolgen op seksualiteit binnen het eigen aandachtsgebied.
Zorgprofessionals kunnen niet alle antwoorden op alle vragen weten. Dat is bij een seksuologische hulpvraag niet anders.
Behandelen
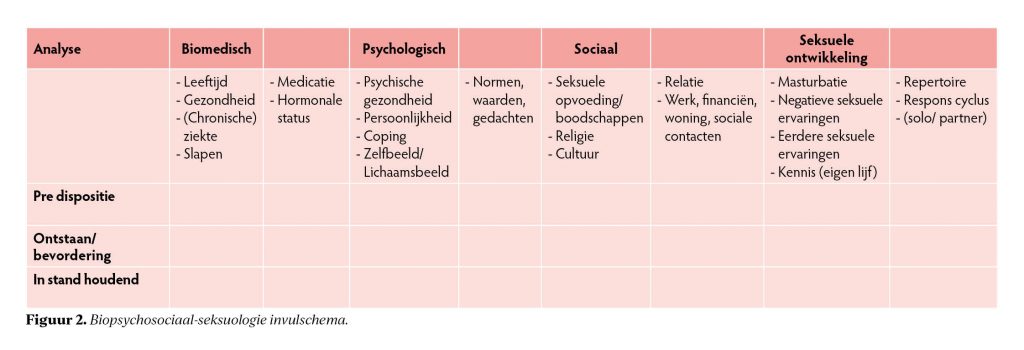
Een praktische tool voor overzicht van beïnvloedende factoren voor de seksuele gezondheid is het biopsychosociaal-seksuologisch schema (figuur 2). Dit biedt als voordeel dat het met de informatie uit de gesprekken samen met de patiënt ingevuld kan worden. De visualisatie helpt om snel duidelijk te krijgen welke factoren een rol spelen, welke factoren beïnvloedbaar zijn en welke niet. Het geeft de patiënt eigenaarschap en samen met de patiënt kan gekeken worden wat het kernprobleem is en waar de begeleiding zich op kan richten
Doordat MSR een heel team tot zijn beschikking heeft waar vragen in verschillende disciplines kunnen landen zijn belangrijke voorwaarden voor behandeling van seksuologische vragen al aanwezig. Bijvoorbeeld als de patiënt aangeeft ‘geen zin’ meer te hebben. Dit kan ten gevolge van fysieke veranderingen zijn maar veelal komt deze klacht voort uit psychosociale aspecten zoals stemmingsproblemen, normen en waarden of relationele uitdagingen. Door het multidisciplinaire karakter kan het therapeutische team een breed scala van seksuologische vragen en problemen oppakken. Voor houdingen, spasmen of vermoeidheid een fysio- of ergotherapeut. Continentie door een revalidatiearts waarna eventueel ook de bekkenfysiotherapeut (BFT) en/of continentieverpleegkundige ingeschakeld kunnen worden. Rolverandering en zelfbeeld kunnen landen bij de psychosociale sector. Zo komen we met de seksuologische behandeling ook binnen het door de revalidatie en WHO gehanteerde ICF-model. Dit is in 2005 door Jim Bender uitgewerkt voor de revalidatieseksuologie.
Conclusie
Revalidatiegeneeskunde bevindt zich binnen de gezondheidszorg in een unieke positie om patiënten met hun veranderde seksuele gezondheid te helpen. Revalidatieartsen zijn getraind om met patiënten te bespreken wat een aandoening voor hen kan betekenen en hoe dit door kan werken op alle domeinen van het menselijk leven. Doordat het biopsychosociale model de ruggengraat is van zowel de revalidatiegeneeskunde als de seksuologie zijn revalidatieartsen bij uitstek in staat de seksuele gezondheid te bespreken én daar waar nodig hulp te bieden, vaak binnen hun multidisciplinaire team. Er is een ‘koudwatervrees’ die niet nodig is gezien de kennis en kunde van revalidatieprofessionals.
CASUS
Meneer Kraan: 60 jaar. Status na een frontaal bloedig CVA 4 maanden daarvoor.
Hulpvraag: ‘ik durf geen seksuele relatie aan te gaan want mijn erecties zijn minder goed en ik krijg te snel een orgasme’.
Biologisch: adipositas. Hypertensie waarvoor antihypertensiva. Daarnaast: roker, dagelijks gemiddeld 6 eenheden alcohol en recreatief drugsgebruiker. Nu een orgasme na 3-6 minuten. Verminderde erectie maar penetratie is mogelijk.
Psychisch: normgedachte: ‘je kunt het in een relatie voor de ander niet maken om zo snel een orgasme te krijgen’. Er is sprake van anticipatieangst voor onvoldoende goede en lange erectie
Sociaal: fulltimebaan. Vrijgezel. Hij heeft na het eerste consult een partner ontmoet, nog geen seksueel contact uit onzekerheid.
Behandeling: samen met patiënt is het invulschema seksuologie doorgenomen en een tijdslijn uitgezet. Hierdoor bleek er al vóór de gestarte antihypertensiva een verminderde erectie. Door middel van psycho-educatie zijn de effecten van hypertensie, roken, drinken en middelengebruik, medicatie en het metabool-syndroom doorgenomen waarna hij zijn levensstijl aanpaste. Patiënt is uitgedaagd om naar zijn aannames te kijken door normen en waarden omtrent seks en relaties te onderzoeken. Hierdoor verminderde zijn anticipatie-angst en daarmee de selffulfilling prophecy betreffende zijn erectie en orgasme.
Na drie gesprekken en een positieve seksuele ervaring gaf meneer Kraan aan weer zelfstandig verder te kunnen.
Referenties
- Mc. Grath M, Low MA, Power E, McCluskey A, Lever S. Addressing Sexuality Among People Living With Chronic Disease and Disability: A Systematic Mixed Methods Review of Knowledge, Attitudes, and Practices of Health Care Professionals. Arch Phys Med Rehabil 2021;102(5):999-1010. doi:10.1016/j.apmr.2020.09.379. Epub 2020 Oct 9.
- Bender J, Höing M, van Berlo W, van Dam A. Is revalidatie aan seks toe.? Het bevorderen van seksuologische zorg in revalidatieteams. Revalidata 2004;121:20-26.
- Leusink P. Handboek seksuele gezondheid. Praktische kennis voor zorgprofessionals. Assen: Van Gorcum, 2025.
- Bender J. Seksualiteit, Chronische ziektes en lichamelijke beperkingen: kan seksualiteit gerevalideerd worden? Tijdschrift voor Seksuologie 2003;4:169-77.
- Rutgers, website, link: Hoe seksualiteit bespreken? – Seksindepraktijk
- Gianotten WL, Alley JC, Diamond LM, The Health Benefits of Sexual Expression. Int J Sexual Health 2021;4:478-92 https://doi.org/10.1080/19317611.2021.1966564)
- Position Paper Revalidatiegeneeskunde, Nederlandse Vereniging van Revalidatieartsen, Utrecht, 2015.
- Kedde JH. Sexual health of people with disability and chronic illness. S.n. Thesis, 2012.
- Gianotten WL, Meijhuizen-de Regt MJ, Son-Schoones N. Hoofdstuk 4: Praten over seksualiteit. In: Seksualiteit bij ziekte en lichamelijke beperking. Assen: Koninklijke Van Gorcum, 2008:384-93.
- Laan E, van Lunsen R. Seks! Een leven lang leren. Prometheus, 2017.
- Vasconcelos P, et al. Associations between sexual health and well-being: a systematic review. Bull. World Health Organ. 2024;102(12):873-887D. doi:10.2471/BLT.24.291565. Epub 2024 Nov 4.
Trefwoorden: biopsychosociaal model, seksuele gezondheid, seksualiteit, revalidatieseksuologie