Opinie-artikel | keynote DCRM 2025
In de medische wereld wordt vaak gedacht en gehandeld volgens een lineair model; oorzaak A leidt tot gevolg B en wordt daarom behandeld met C. Daarmee komt correcte diagnostiek en geprotocolleerd behandelen op de voorgrond te staan. We positioneren de zorg daarmee als een soort maakfabriek en professionals als experts. Maar complexe problemen kenmerken zich door het ontbreken van een duidelijk oorzakelijk begin en consequent eindpunt. Dat vraagt om een andere, meanderende, benadering om tot passende zorg te komen.
Auteur
PROF. DR. F.E. (FLOORTJE) SCHEEPERS
(Kinder- en jeugd-) psychiater, hoogleraar innovatie in de GGZ, UMC Utrecht
Omgaan met onzekerheid is niet de beste eigenschap van mensen. We zien problemen graag als puzzels die oplosbaar zijn. Solutionisme wordt dit ook wel genoemd; denken dat alle problemen uiteindelijk (technisch) oplosbaar zijn. Zoals het bouwen van een raket die ons naar Mars kan brengen om de problemen op aarde achter ons te kunnen laten. Zo, opgelost!
Solutionisme
Mensen zijn geen machines. Dit vraagt om een bescheidenere rol van medisch professionals als de experts die weten hoe het zit. Voor wicked problemen bestaat er geen blauwdruk, protocol of recept dat altijd werkt. Natuurlijk zijn er interventies die op groepsniveau een effect hebben op een enkelvoudig probleem (vaak op korte termijn gemeten) en dat effect kan sterker zijn dan een placebo-interventie. Maar zolang het werkingsmechanisme van die interventie niet glashelder te verklaren is, en het probleem complex en dus van (te) veel factoren afhankelijk, blijft onze kennis beperkt. We weten dan hooguit dat er op groepsniveau (op korte termijn) een positieve verschuiving kan optreden voor dat ene specifieke probleem. We zullen op individueel niveau nog steeds door trial en error uit moeten vogelen of dat effect bij een specifiek persoon, met meestal niet alleen dat enkelvoudige probleem, in een specifieke context nog steeds gevonden wordt. En of er vervolgens (op de lange termijn) geen nieuw probleem gecreëerd is wat misschien wel erger is dan de oorspronkelijke kwaal.
Antidepressiva werken op groepsniveau en we weten dat ze de overdracht van serotonine in de hersenen beïnvloeden, naast nog veel meer andere (bij)effecten. Maar waarom dat depressieve klachten vermindert weten we eigenlijk niet en in de dagelijkse praktijk blijken de effecten veel minder overtuigend te zijn dan in een keurig geselecteerde en gerandomiseerde trial.1 Ook weten we dat mensen veel te lang antidepressiva blijven slikken, last van bijwerkingen kunnen krijgen en soms nauwelijks nog van de medicatie af kunnen komen omdat ze hevige ontwenningsverschijnselen krijgen.1,2,3 Dit staat nog los van de negatieve effecten van langdurig anti-depressiva-gebruik waar nauwelijks tot geen onderzoek naar gedaan wordt.3
‘We moeten naar
mensen kijken, niet
naar mechanismen’
Klinische data kunnen wellicht een belangrijke rol gaan spelen in het ondersteunen van beslissingen die genomen worden omdat data uit de dagelijkse praktijk de lastige afwegingen die gemaakt worden beter beschrijven, individuele profielen beter zichtbaar kunnen maken zonder selectie bias en bredere uitkomsten kunnen meewegen dan alleen een afname van de totaalscore op een vragenlijst. Maar al zou je alles kunnen meten en gebruiken voor die beslisondersteuning dan zou je de persoonlijke ervaring van mensen nog missen (probeer maar eens in data uit te drukken hoe het was op een popconcert, je zult je pogingen eindigen met de verzuchting; ‘je had erbij moeten zijn’). En juist die persoonlijke ervaringen zijn heel bepalend voor passende zorg.
Problemen in hun context
Het zou zo veel beter zijn om niet naar geïsoleerde problemen te kijken, maar een probleem altijd in de context te zien van een individu en dat individu vervolgens ook weer te zien als onderdeel van een nog bredere context. In het prachtige advies van de Raad voor Volksgezondheid en Samenleving (RVS) ‘zonder context geen bewijs’ wordt heel helder beschreven waarom evidence-based werken in de zorg slechts voor een beperkt aantal simpele problemen standhoudt.4 Voor complexere problemen is het goed om verschillende evidence-based interventies in je rugzak te hebben als professional, maar gaat het er vooral om dat je eerst samen begrijpt wat er allemaal speelt, dan samen beslist wat er nodig is, dan probeert daar een passende stap in te zetten en daarna evalueert hoe dat uitpakt om vervolgens je volgende stap te bepalen. Soms kun je iets uit je rugzak halen dat van pas komt, maar vaak zijn er eerst, of juist andere, knoppen waar je op moet drukken om herstel in gang te zetten.
Juist binnen de revalidatiegeneeskunde is deze manier van werken essentieel: er wordt gezocht naar functioneel herstel dat past bij iemands leven, met minimale maar betekenisvolle interventies, precies waar ‘less = more’ voor staat.
Het mooie advies ‘hoor mij nou’ van diezelfde RVS beschrijft waarom we in de zorg zo’n cyclisch proces nodig hebben in plaats van een lineair proces dat vaak beschreven staat in standaarden en protocollen.5 Alleen door te analyseren hoe bij déze persoon op dít moment, in déze situatie bepaalde klachten zijn ontstaan en hoe dat met elkaar samenhangt, krijg je een beeld van de complexiteit en ook van verschillende oplossingsrichtingen. Als je samen begrijpt hoe de balans verstoord is geraakt kun je vervolgens samen beslissen wat de belangrijkste doelen zijn waar iemand aan wil werken. Dat kan symptoomreductie zijn maar ook bijvoorbeeld het doorbreken van sociaal isolement. Juist door eerst die samenhang te schetsen wordt duidelijk dat er vaak meerdere wegen zijn die naar Rome leiden en dat die wegen niet alleen medisch zijn.
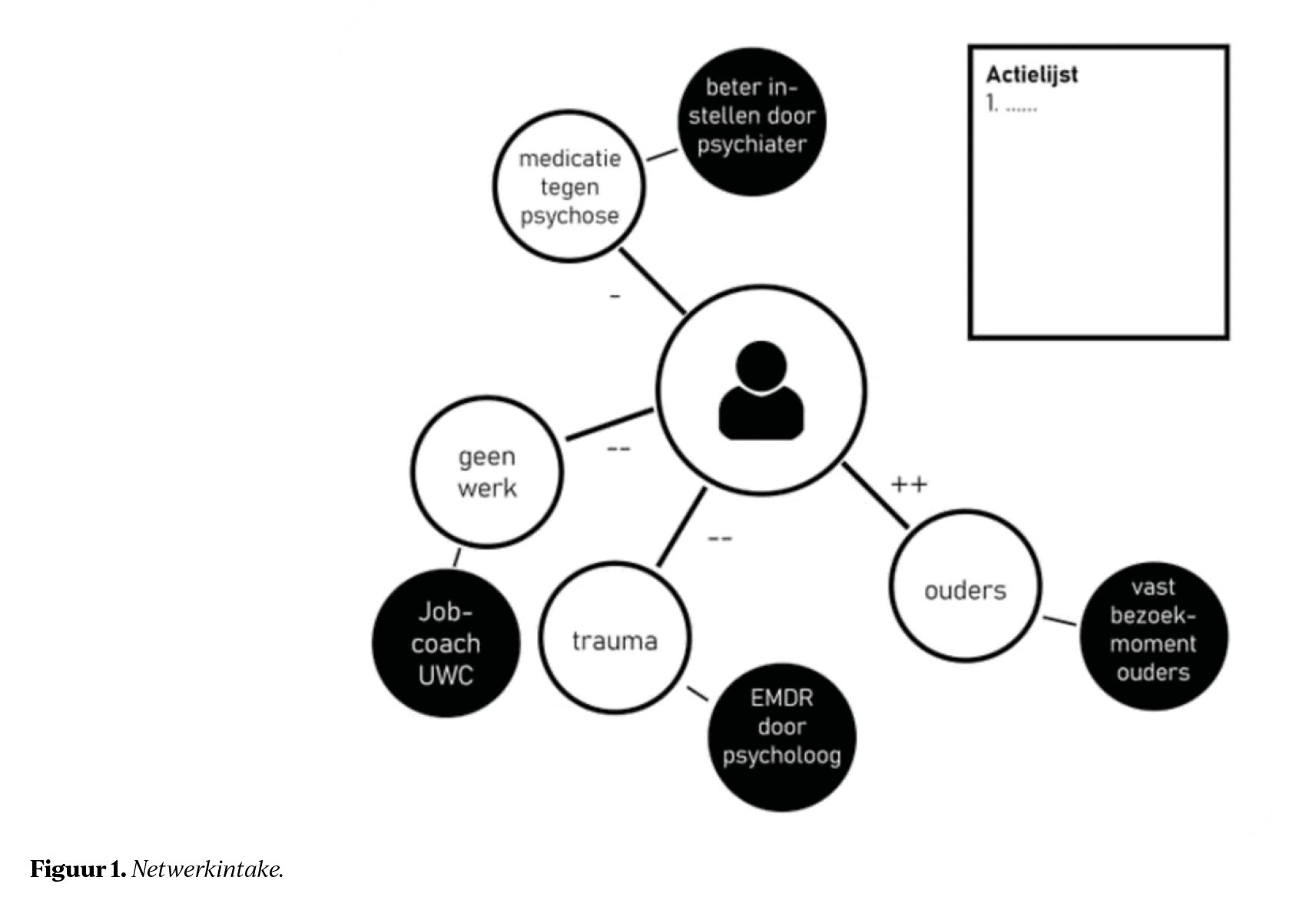
De netwerkintake
In het UMC Utrecht ontwikkelden we de netwerkintake, een herstelondersteunende probleemanalyse waarmee we niet alleen de problemen maar ook de krachtbronnen in iemands verhaal uittekenen en hoe die factoren (relaties, gebeurtenissen, ervaringen) met elkaar samenhangen.6 Vanuit de tekening formuleer je een aantal persoonlijke doelen. Vervolgens bepaal je met drie vragen hoe je die doelen wilt bereiken. Eerst: wat kun je zelf doen? Daarna: wat kunnen je naasten betekenen? En pas als laatste: wat kan ik als professional daaraan toevoegen?Deze volgorde is belangrijk omdat een beweging die ontstaat vanuit een intrinsieke motivatie, versterkt door krachten uit de leefwereld, veel duurzamer is dan een beweging die van buitenaf door professionals wordt opgelegd. De uitkomstmaat is een 5-punts doelrealisatiescore, waarbij 1 staat voor volledig behaald en 5 voor sterke achteruitgang. Bij een score van 3, 4 of 5 is het zaak te bespreken of de doelen onrealistisch waren of de interventies niet passend.
‘Ervaringen met de netwerkintake
zijn positief’
De netwerkintake vertoont inhoudelijke overeenkomsten met methodieken als de Goal Attainment Scaling en de Canadian Occupational Performance Measure, omdat ook daar persoonlijke doelen centraal staan en systematisch wordt geëvalueerd in hoeverre deze doelen bereikt zijn, met als belangrijk verschil dat de netwerkintake nadrukkelijk ook de sociale context en eigen regie meeneemt in de analyse.
Ervaringen met de netwerkintake zijn positief. Patiënten en naasten voelen zich beter gehoord en begrepen, professionals ervaren meer plezier in hun werk onder andere door het gedeelde gevoel van verantwoordelijkheid voor het oplossen van het probleem.7
Vakmanschap & kwaliteit
Het loslaten van de expertrol in de behandeling is niet eenvoudig. Het vraagt vakmanschap om werkelijk radicaal gelijkwaardig te luisteren, open en nieuwsgierig te zijn en vanuit gezamenlijk begrip te komen tot persoonlijke doelen. Weten dat je niet alles weet en niet alles kunt doorgronden. Aanvaarden dat er geen simpele lineaire oplossingen zijn voor complexe problemen en samen werken aan herstel is iets wat professionals bij uitstek zouden moeten leren in hun opleiding want herstel is een proces van vallen en opstaan en zoeken en vinden. Dat doen mensen voor een heel groot deel zelf en kunnen professionals met de juiste mindset maximaal faciliteren.8
‘Less is more: kwaliteit van zorg schuilt niet
altijd in méér interventies of expertise,
maar in vakmanschap
om samen met patiënten naar
oplossingen te zoeken’
Ook bij de Kwaliteitsraad van het Zorginstituut Nederland is de visie op kwaliteit aan het verschuiven.9 In de begin jaren van deze eeuw was het uitgangspunt nog ‘the doctor knows best’ waarbij de expertrol heel dominant was. Dat verschoof laten naar ‘shared desicion making’ waarbij ook de patiënt zijn inbreng mocht doen. De afgelopen jaren wordt kwaliteit van zorg steeds meer als ook een sociaal maatschappelijk construct gezien.
Zorg die individueel geleverd wordt kun je niet los zien van de impact die het heeft op bijvoorbeeld het milieu of personele inzet waardoor er verdringing van andere zorg kan ontstaan of de toegankelijkheid van zorg onder druk komt te staan. Vakmanschap gaat over het wegen van al die aspecten van zorg en daar met wijsheid naar handelen. Daar heb je wijze professionals voor nodig.
Kortom, het principe less is more laat zien dat kwaliteit van zorg niet altijd schuilt in méér interventies of expertise, maar in het vakmanschap om samen met patiënten te zoeken naar passende, contextgevoelige oplossingen, zowel in de psychiatrie als in de revalidatiegeneeskunde.
Referenties
- Whitaker R. Anatomy of an Epidemic. Crown Publishing Group. 2010:48–54. ISBN 978-0-307-45241-2.
- Verhoeven WMA, Bijl D. Antidepressiva bij depressie: een kritische beschouwing. GeBu 2002;36(5):51-59.
- Kattouw E. Wie is er nou eigenlijk gek? De Graaff. 2022. ISBN: 9789493127159
- https://www.raadrvs.nl/documenten/2017/06/19/zonder-context-geen-bewijs
- https://www.raadrvs.nl/documenten/2020/10/15/hoor-mij-nou
- www.netwerkintake.nl
- https://www.zorgvisie.nl/blog/de-netwerkintake-van-gedachtegoed-naar-uitvoering/
- Leamy M, Bird V, Le Boutillier C, Williams J, Slade M. Conceptual framework for personal recovery in mental health: systematic review and narrative synthesis. Br J Psychiatry 2011;199(6):445-52. doi: 10.1192/bjp.bp.110.083733. PMID: 22130746.
- https://www.zorginstituutnederland.nl/publicaties/publicatie/2019/10/01/visie-van-de-kwaliteitsraad-op-kwaliteit-van-zorg
Gerelateerde artikelen NTR
Passende zorg: Kansen voor de revalidatiegeneeskunde!

PRIKBORD: less is more?!
Netwerkzorg als fundament voor passende revalidatie

Doelmatigheid in de loophulpmiddelenzorg
Gerelateerde artikelen Revalidatie Magazine

Libra verandert en reist mee met patiënten

Het plannen van complexe zorg? Dat kan eenvoudiger, vinden ze in Groningen
Het ‘state of the (he)art’-revalidatieprogramma van Revant