In oktober 2022 stelde het Zorginstituut Nederland (ZIN) het Standpunt IMSR bij chronische pijn vast. De onderbouwing bestond uit wetenschappelijke publicaties waaruit de effectiviteit van de behandeling blijkt. Daarmee was vergoeding van een revalidatiebehandeling (IMSR) bij chronische pijn uit het basispakket mogelijk.
Eind 2024 bleken twee (Italiaanse) wetenschappelijke publicaties teruggetrokken te zijn door de tijdschriften waarin deze artikelen gepubliceerd waren. Hiermee trok ZIN de effectiviteit van IMSR bij chronische pijn in twijfel en dreigen 33.000 patiënten met chronische pijn hun revalidatiebehandeling niet meer vergoed te krijgen.
De VRA heeft een goed onderbouwde richtlijn over interdisciplinaire medisch specialistische revalidatie bij chronische pijn, maar het probleem is dat ZIN de onderbouwing uit deze richtlijn niet meeweegt.
Lees meer over de achtergrond in het nieuwsbericht hierover van 6 januari 2025.
VRA – update (oktober 2025)
Na de extra Algemene Ledenvergadering van de VRA op 10 september 2025. zijn de geaccordeerde documenten verstuurd naar het Zorginstituut (ZIN), als reactie op de concept Standpunt IMSR aanhoudende pijn van het ZIN.
Op 13 oktober 2025 ontving de VRA een reactiebrief van het ZIN met kort daarna een uitnodiging voor een Bestuurlijk Overleg, waarbij naast bestuur van VRA ook aanwezig waren bestuurders van Revalidatie Nederland, Zorgverzekeraars Nederland (ZN) en de Nederlandse Zorgautoriteit.
In het Bestuurlijk Overleg lichtte ZIN de brief van 13 oktober toe en zijn afspraken gemaakt voor het vervolg. Zo zal de Indicatiestelling IMSR aanhoudende pijn (zoals vastgesteld in de ALV van 10 september 2025) concreter uitgewerkt moeten worden, in afstemming met ZN en een patiëntenvereniging. De komende maanden gaat het VRA-bestuur hiermee aan de slag, samen met de hoogleraren uit dit vakgebied.
Duidelijk is dat zolang er geen nieuwe duiding is de huidige duiding van kracht blijft.
Je vindt een korte samenvatting van het Bestuurlijk Overleg op 21 oktober 2025 en de brief van het ZIN d.d. 13 oktober 2025 hieronder in ‘Documenten VRA‘. Beide documenten zijn alleen in te zien door VRA-leden die zijn ingelogd op de website.
VRA – update (september 2025)
In de Algemene Ledenvergadering van 10 september 2025 werd het VRA bestuur met overgrote meerderheid van de leden gesteund in de gekozen route ten aanzien van het dossier chronische pijn. Vrijdag 12 september 2025 is de reactie van de VRA op het concept-standpunt IMSR chronische pijn naar het Zorginstituut (ZIN) verstuurd.
De reactie bestaat uit:
– Aanbiedingsbrief
– Reactie VRA op ZIN conceptstandpunt IMSR chronische pijn
– Bijlage 1: Diverse opmerkingen en onduidelijkheden t.a.v. conceptstandpunt
– Bijlage 2: Indicatiestelling IMSR bij aanhoudende pijn
– Bijlage 3: Commentaar op voorstel MER
Je vindt de verstuurde reactie als verzameldocument hieronder in ‘Documenten VRA‘. Het document is alleen in te zien door VRA-leden die zijn ingelogd op de website.
VRA – update (juli 2025)
Op 2 juli 2025 heeft, op verzoek van een aantal VRA-leden, een extra Algemene Ledenvergadering (ALV) plaatsgevonden over het dossier chronische pijn. De leden die deze oproep hebben gedaan maken zich zorgen over de stappen die het bestuur aan het zetten is in relatie met het Zorginstituut (ZIN).
Omdat er nog geen concrete documenten ter goedkeuring aan de leden konden worden voorgelegd, heeft het VRA-bestuur tijdens deze extra ALV een uitleg gegeven over het proces tot nu toe en de huidige stand van zaken (zie presentatie onder ‘documenten VRA‘ (de presentatie is alleen in te zien door leden van de VRA die zijn ingelogd op deze website).
Vanuit de Federatie Medisch Specialisten heeft bestuurslid en chirurg Jelle Ruurda een toelichting gegeven op de duidingen door ZIN en de rol van wetenschappelijke verenigingen daarin (zie presentatie onder ‘documenten VRA‘ (de presentatie is alleen in te zien door leden van de VRA die zijn ingelogd op deze website).
Revalidatiearts Marieke van Beugen heeft als voorzitter van de Werkgroep Pijnrevalidatie Nederland (WPN) de rol van de WPN in dit proces toegelicht. De VRA-leden die vooraf schriftelijke vragen hebben ingediend kregen tijdens de ALV de gelegenheid deze kort mondeling toe te lichten.
Op 30 juni 2025 heeft het VRA-bestuur een brief gestuurd naar ZIN met daarbij het conceptdocument Indicatiestelling IMSR Chronische pijn en een voorstel voor het onderzoek, zie hieronder onder ‘documenten VRA‘ (de brief met bijlagen is alleen in te zien door leden van de VRA die zijn ingelogd op deze website).
VRA – voortgang (april/mei/juni 2025)
VRA en RN maken bezwaar tegen update standpunt IMSR bij patiënten met chronische pijn
Op 24 april 2025 heeft het VRA-bestuur, met instemming van Revalidatie Nederland (RN), per brief formeel bezwaar gemaakt tegen de update van het Standpunt IMSR bij patiënten met chronische pijn, zoals die op 7 april jongstleden is gepresenteerd door ZIN. Tijdens deze update is door ZIN aangegeven dat de onderbouwing voor de effectiviteit van IMSR bij chronische pijn als onvoldoende wordt gezien.
De wetenschappelijke adviesraad (WAR) van ZIN gaf samenvattend aan:

De volgende zaken worden vanuit ZIN aangegeven als mogelijkheden om op de lange termijn de behandeling van de zorg voor patiënten met chronisch pijn te blijven vergoeden.



Het bezwaar van het VRA-bestuur concentreert zich op het volgende:
- We gaan niet akkoord met de invulling die ZIN geeft aan Stand Wetenschap en Praktijk (SW&P)
- Wij maken bezwaar tegen de manier waarop in dit ZIN-rapport matched care en stepped care worden gebruikt.
- Wat betreft indicatieprotocol stellen we vast dat het primaat voor indicatiestelling bij de medisch specialist ligt. We hebben hiertoe recent een Kwaliteitsstandaard Indicatiestelling (Interdisciplinaire) Medisch Specialistische Revalidatie opgeleverd. Deze kwaliteitsstandaard betreft alle diagnosegebieden binnen de revalidatiegeneeskunde.
- We zijn het er niet mee eens om de opdracht voor het inrichten van Multidisciplinaire Eerstelijns Revalidatie (MER) bij Zorgverzekeraars Nederland (ZN) te beleggen. Om MER als nieuw concept te laten slagen is zowel inhoudelijke kennis als een solide financieel product nodig. Daarmee kan MER alleen een succes worden als dit product in co-creatie met de VRA tot stand komt. Vooralsnog kan MER geen deel uitmaken van stepped care omdat het product niet bestaat.
- Wat betreft de voorwaarde om nieuw onderzoek te doen gaan we graag eerst in gesprek met de wetenschappelijke adviesraad (WAR) van ZIN. Wij menen dat er in het WAR-rapport een aantal onvolkomenheden staat die, naast de interpretatie van SW&P zoals bedoeld in punt 1, leiden tot een andere conclusie.
Bezwaar VRA (februari 2025)
Op 14 februari 2025 stuurde de VRA een uitgebreide reactie naar het Zorginstituut en maakte daarmee formeel bezwaar tegen het ingenomen conceptstandpunt Interdisciplinaire medisch specialistische revalidatie bij chronische pijn van het Zorginstituut dd. 10-1-2025.
Lees het bezwaar d.d. 14-2-2025
Documenten VRA
- 21 oktober 2025 – Korte samenvatting Bestuurlijk Overleg met ZIN (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 13 oktober 2025 – Brief ZIN aan VRA – Reactie op Indicatiestelling IMSR aanhoudende pijn (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 12 september 2025 – Brief VRA aan ZIN met Reactie op concept-standpunt IMSR chronische pijn en 3 bijlagen: 1) diverse opmerkingen t.a.v. concept-standpunt; 2) Indicatiestelling IMSR bij aanhoudende pijn; 3) Commentaar op voorstel MER (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 18 juli 2025 – Concept-standpunt IMSR bij chronische pijn- ter consultatie aangeboden door ZIN (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 2 juli 2025 – Presentatie VRA bestuur voor ALV 2-7-2025 – Proces dossier chronische pijn (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 2 juli 2025 – Presentie Jelle Ruurda (bestuur FMS en chirurg) over Rol Zorginstituut voor ALV 2-7-2025 (alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- 30 juni 2025 – Brief VRA aan ZIN met 2 bijlagen (deze brief met onderstaande bijlage 1 zijn alleen toegankelijk voor VRA leden indien ingelogd op deze website)
- Bijlage 1: Conceptdocument Indicatiestelling IMSR chronische pijn, voor discussiedoeleinden
- Bijlage 2: Schets voor wetenschappelijk onderzoek op hoofdlijnen (niet online beschikbaar)
- 15 mei 2025 – Brief met reactie van VRA op brief van ZIN van 7 mei 2025
- 14 mei 2025 – Verslag ledeninformatiebijeenkomst VRA d.d. 14 mei 2025
- 14 mei 2025 – Presentatie VRA bestuur voor ledeninformatiebijeenkomst d.d. 14 mei 2025
- 7 mei 2025 – Brief met de reactie van ZIN op bezwaarbrief van de VRA van 24 april 2025
- 24 april 2025 – Bezwaarbrief van VRA aan ZIN
Standpunt Revalidatie Nederland
In Nederland lijden 3 miljoen aan chronische pijn.[i] Omdat de impact op hun leven zo ingrijpend is en andere vormen van zorg geen oplossing bieden, is minder dan 0,5% van hen onder behandeling van een revalidatiearts. [ii] Het gaat om patiënten met ernstige, complexe problemen die bijvoorbeeld niet meer kunnen werken of naar school kunnen. De behandeling die zij ontvangen – interdisciplinaire medisch specialistische revalidatie of iMSR- wordt vergoed uit de basisverzekering.
Het Zorginstituut Nederland (ZIN) bekijkt momenteel of iMSR bij chronische pijn vergoed kan blijven. Als ZIN vindt dat er onvoldoende wetenschappelijk bewijs is voor de effectiviteit van onze zorg, valt deze zorg uit de basisverzekering. De impact daarvan is groot. 13.000 patiënten krijgen dan niet meer de zorg die ze nodig hebben om weer te kunnen functioneren. Hun kwaliteit van leven gaat achteruit en de maatschappelijke kosten van hun ziekte zullen stijgen. Zij zullen hun heil moeten zoeken bij huisartsen en in de eerste lijn, waardoor die nog meer verstopt raakt. De financiële gevolgen voor aanbieders van iMSR hebben bovendien impact op de zorg aan andere patiënten.
Revalidatie Nederland is voorstander van passende zorg. Voor ons betekent dat efficiënte zorg, van goede kwaliteit, zo dicht mogelijk bij de patiënt. Het betekent voor ons ook dat mensen met pijnklachten de zorg verdienen die hen verder helpt in hun leven. Voor een klein aantal met complexe en ernstige klachten is een iMSR-programma[iii] de beste behandeling – elders kunnen zij niet terecht.
Revalidatie Nederland vindt dat revalidatieartsen moeten bepalen of iMSR de behandeling is die hun patiënt nodig heeft. Zij stellen de indicatie. Als een patiënt beter elders behandeld kan worden, bijvoorbeeld omdat een eenvoudiger en goedkopere behandeling voldoende is, of omdat de arts verwacht dat een medisch specialistische revalidatie behandeling weinig effect zal hebben, dan zal de revalidatiearts doorverwijzen. In de praktijk gebeurt dat al volop. Revalidatieartsen nemen slechts de helft van de patiënten met chronische pijn die zij doorverwezen krijgen ook daadwerkelijk in behandeling. Revalidatie Nederland vindt dat revalidatieartsen daarbij de richtlijnen en indicatiedocumenten van de wetenschappelijke verenigingen moeten volgen.
Op basis van de bewijsvoering van de hoogleraren pijnrevalidatie, de wetenschappelijke verenigingen en de Wereldgezondheidsorganisatie WHO, vindt Revalidatie Nederland dat meerdere behandelmethoden die de revalidatiearts bij chronische pijn toepast bewezen effectief zijn.[iv] Deze zorg moet daarom in het basispakket blijven. Tegelijk vindt Revalidatie Nederland dat meer kwalitatief hoogwaardig onderzoek naar het effect van iMSR in vergelijking met andere zorg nodig is – waarbij dit voor grote delen van de gezondheidszorg geldt. Onderzoek mag de voortgang van de zorg echter niet in de weg staan. Het is niet acceptabel wanneer patiënten die niet aan het onderzoek mee kunnen of willen doen, geen passende zorg krijgen.
Revalidatie Nederland werkt actief mee aan innovatieve vormen van zorg. Met stijgende zorgkosten en toenemende personeelstekorten moeten zorgaanbieders, zorgverzekeraars en overheid samen onderzoeken of bijvoorbeeld multidisciplinaire eerstelijnsrevalidatie (MER) leidt tot efficiëntere zorg van voldoende kwaliteit. Bij de uitwerking van dit initiatief staat Revalidatie Nederland erop dat invoering alleen verantwoord is als er voldoende capaciteit is voor een landelijk dekkend netwerk. De toegankelijkheid van de zorg mag niet in gevaar komen. Voor een realistische uitvoering is het essentieel dat alle zorgverzekeraars achter deze vorm van zorg staan en dat zij wordt vergoed vanuit het basispakket.
In tijden van schaarste is Revalidatie Nederland niet tegen verandering. Daarbij moet er wel rekening mee worden gehouden dat revalidatiegeneeskunde een bijzonder specialisme is dat door een klein aantal zeer gespecialiseerde aanbieders wordt aangeboden. Om ervoor te zorgen dat Nederland een landelijk dekkend netwerk van medisch specialistische revalidatie houdt, zijn een impactanalyse en een transitieperiode bij ingrijpende veranderingen noodzakelijk.
Voor Revalidatie Nederland betekent passende zorg dat alle Nederlanders toegang hebben tot goede zorg, waar ze ook wonen en hoeveel ze ook verdienen. Daarom wil Revalidatie Nederland dat er voor de vaststelling van het standpunt een impactanalyse wordt uitgevoerd naar de verwachte gevolgen voor patiënten met chronische pijn. Als zij geen zorg meer uit de basisverzekering krijgen, op welke zorg in de eerste of anderhalve lijn kunnen zij dan rekenen? Hebben paramedici en huisartsen voldoende capaciteit en voldoende kennis om deze groep patiënten te behandelen? En is die zorg voor iedereen beschikbaar of alleen voor mensen die aanvullend zijn verzekerd?
Ten slotte: Revalidatie Nederland begrijpt de wettelijke rol van ZIN en respecteert die. Om samen tot werkelijk passende zorg te komen is een bredere dialoog nodig over bewijsvoering in de zorg en over goede MSR in tijden van schaarste. Revalidatie Nederland zal het initiatief tot deze dialoog nemen.
Voetnoten
[i] Zorgstandaard Chronische pijn 28 maart 2017
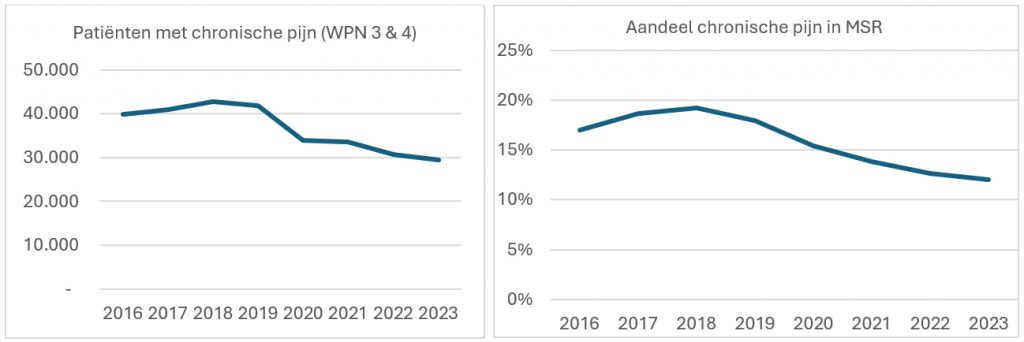
[ii] Volgens de meest recente cijfers van Vektis (2023) zijn er ruim 25.000 patiënten met een ernstige, complexe zorgvraag bij chronische pijn (WPN 3 & 4). Zo’n 12.000 van hen zijn enkel op consult geweest bij een revalidatiearts, terwijl 13.000 daadwerkelijk een iMSR-behandeling kregen.
Het aantal complexe pijn-patiënten in de iMSR laat een dalende trend zien. Bijgevolg neemt ook het aandeel chronische pijn in de medisch specialistische revalidatie af.
[iii] Medisch specialistisch revalidatie ie een erkend medisch specialisme, waarbij een multidisciplinair team onder leiding van een revalidatiearts verschillende behandelprogramma’s kan toepassen. Zie voor meer informatie het handboek pijnrevalidatie.
[iv] In jargon: Revalidatie Nederland vindt dat de zorg voldoet aan de stand van wetenschap en praktijk. Dat sommige vormen van bewijs (RCT’s) ontbreken, komt door het karakter van de aandoening en de vorm van (interdisciplinaire) behandeling die zich niet goed leent voor het onderzoeksdesign van een RCT. Zie ook het rapport van de Raad voor Volksgezondheid en Samenleving Zonder context geen bewijs.
Documenten Revalidatie Nederland
- 12 juni 2025 – Brief met reactie van het ZIN op brief RN van 4 juni
- 4 juni 2025 – Brief met reactie RN op brief ZIN van 26 mei 2025
- 15 mei 2025 – Brief met reactie van RN op brief van ZIN van 7 mei 2025
- 7 mei 2025 – Brief met reactie van ZIN op bezwaarbrief van RN van 22 april 2025
- 22 april 2025 – Bezwaarbrief van Revalidatie Nederland aan ZIN
- 12 september 2025 – Brief met reactie van Revalidatie Nederland op concept standpunt ZIN
- 21 oktober 2025 – Korte samenvatting Bestuurlijk Overleg bij Zorginstituut
Veelgestelde vragen & antwoorden
Het gaat om ongeveer 30.000 mensen met langdurige pijnklachten, waarvoor meestal geen specifieke oorzaak kan worden gevonden. Al deze mensen kregen een consult van de revalidatiearts en ongeveer 10.000 – 15.000 mensen krijgen een IMSR behandeltraject.
Dat zou je aan het ZIN moeten vragen. Revalidatieartsen spreken liever van matched care dan van stepped care, maar uiteindelijk is het verschil tussen deze definities in de praktijk minimaal. Een onderscheid tussen matched care en stepped care is dus kunstmatig. Patienten met chronische pijn hebben bijna allemaal al een behandeling in de 1e lijn gehad. Als zij direct in een behandeltraject met interdisciplinaire medisch specialistische revalidatie komen, dan is daar een goede reden voor.
- Matched care: gaat uit van de juiste zorg op het juiste moment. Bij matched care kan lichtere zorg overgeslagen worden, maar alleen als er aanwijzingen zijn dat intensievere zorg effectiever is gezien de aard en ernst van het probleem.
- Stepped care: de meest effectieve, minst belastende en meest doelmatige vorm van behandeling die mogelijk is gezien de aard en de ernst van de problematiek.
Het gaat om mensen met uiteenlopende langdurige pijnklachten van het bewegingsapparaat, in bijvoorbeeld de nek, rug, armen of benen. De pijnklachten duren langer dan 3 maanden en er zijn geen operaties of behandeling met medicijnen mogelijk. Patienten hebben vaak al behandeling gehad in de zgn. 1e lijn, zonder succes. De pijnklachten vormen een grote belemmering in het dagelijks leven van de patiënt.
Elke behandeling wordt op maat gemaakt, passend bij de specifieke pijnklachten en behandeldoelen van de revalidant. In algemene zin gaat het om een behandeling door een revalidatiearts, samen met een team van specialisten, zoals een fysiotherapeut, ergotherapeut en psycholoog. Revalidatie bij chronische pijn richt zich op het verminderen van de gevolgen van chronische pijn voor het functioneren in het dagelijks leven. Revalidanten krijg voorlichting over pijnsignalen en klachten en met een combinatie van therapieën, incl. poliklinisch (of heel soms klinische) zorg, leert men beter met de pijn om te gaan, zodat men bijvoorbeeld weer aan het werk kan, voor kinderen zorgen en/of beter voor zichzelf zorgen in het dagelijks leven.
Voor een precieze onderbouwing zou je het ZIN moeten benaderen. Ze geven aan dat ze tot dit concept standpunt komen omdat 2 randomized controlled trial (RCT)-studies over de effectiviteit van interdisciplinaire medisch specialistische revalidatie (IMSR) bij chronische pijn zijn ingetrokken door de auteurs. In de beoordeling van de andere wetenschappelijke studies zien zij vooralsnog geen sluitend bewijs dat de meerwaarde en effectiviteit van IMSR bij chronische pijn aantoont. De VRA gaat hierover nog met de wetenschappelijke adviesraad van het ZIN in gesprek.
Wetenschappelijk onderzoek toont aan dat patienten zonder IMSR-behandeling hun klachten houden. Cohortstudies en studies die randomiseren voor de duur van de wachtlijst, laten effectiviteit van behandeling zien voor patienten met chronische pijn. Randomized controlled trial (RCT) studies tonen bij specifieke subgroepen aan dat exposure bij angstige patienten met Complex Regionaal Pijn Syndroom (CRPS) beter werkt dan reguliere IMSR-behandeling.
Het probleem is dat patienten met chronische pijn met een indicatie voor interdisciplinaire medisch specialistische revalidatie (IMSR) niet kunnen worden gerandomiseerd tussen eerstelijnsbehandeling (daar zijn ze al geweest, dat is niet ethisch) en IMSR.
Op de eerste plaats komt bewezen revalidatiezorg voor ruim 30.000 patiënten in gevaar. Een vorm van behandeling die onze sector al decennialang aanbiedt. Zij zullen natuurlijk proberen een behandeling te vinden op andere plekken in de zorg, wat de druk op de zorg vergroot. Daarnaast heeft deze uitspraak ook gevolgen voor allerlei andere vormen van medische behandeling waarvoor geen onderzoek met een ‘randomized controlled trial’ (RCT) mogelijk is. Denk bijvoorbeeld aan gipsbehandeling na een breuk: een RCT waarbij gipsbehandeling vergeleken wordt met stil in bed gaan liggen is toch ook ondenkbaar?
Op dit moment heeft het concept standpunt van het ZIN geen gevolgen voor patiënten. Mocht dit standpunt definitief worden, dan hopen we natuurlijk dat we de behandeling voor alle patiënten die nu een interdisciplinaire medisch specialistische revalidatie (IMSR) volgen, goed kunnen afronden. Daarvoor zijn we in eerste instantie afhankelijk van een overgangsregeling die door het ZIN moet worden opgesteld. Revalidatie Nederland staat verder in nauw contact met de Nederlandse Zorgautoriteit (NZa) en Zorgverzekeraars Nederland (ZN) om aandacht te vestigen op de situatie van deze 30.000 patiënten, zodat zij niet in de kou komen te staan.
We blijven ons natuurlijk sterk maken voor deze behandeling en zullen met zorgverzekeraars en het Zorginstituut (ZIN) in gesprek blijven gaan, om voor deze bijzondere groep revalidanten de best mogelijke zorg te bieden. We zijn nu al in gesprek met de Nederlandse Zorgautoriteit (NZa) om te zorgen dat er een goed implementatietraject wordt opgezet om te voorkomen dat revalidatie-instellingen in financiële problemen komen.
Dit concept standpunt treft alleen (vele duizenden) volwassenen.
Dat is nog niet bekend, maar normaal gesproken mogen lopende DBC’s worden afgerond
Nee, er bestaan geen alternatieve bekostigingsmethoden in het basispakket van de zorgverzekering. Revalidanten moeten het dan zelf gaan betalen, eventueel met aanvullende verzekeringen of direct bij commerciële partijen in de zorg. Dit zal de tweedeling in de zorg verder verdiepen en er o.a. voor zorgen dat mensen met chronische pijn thuiszitten en niet actief zijn in het arbeidsproces.
