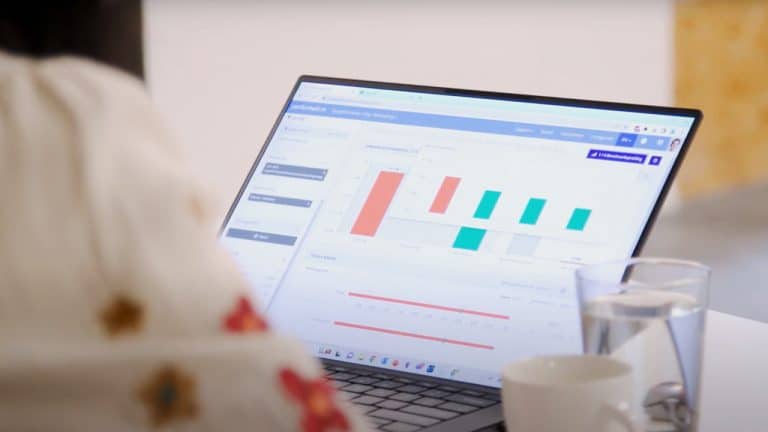
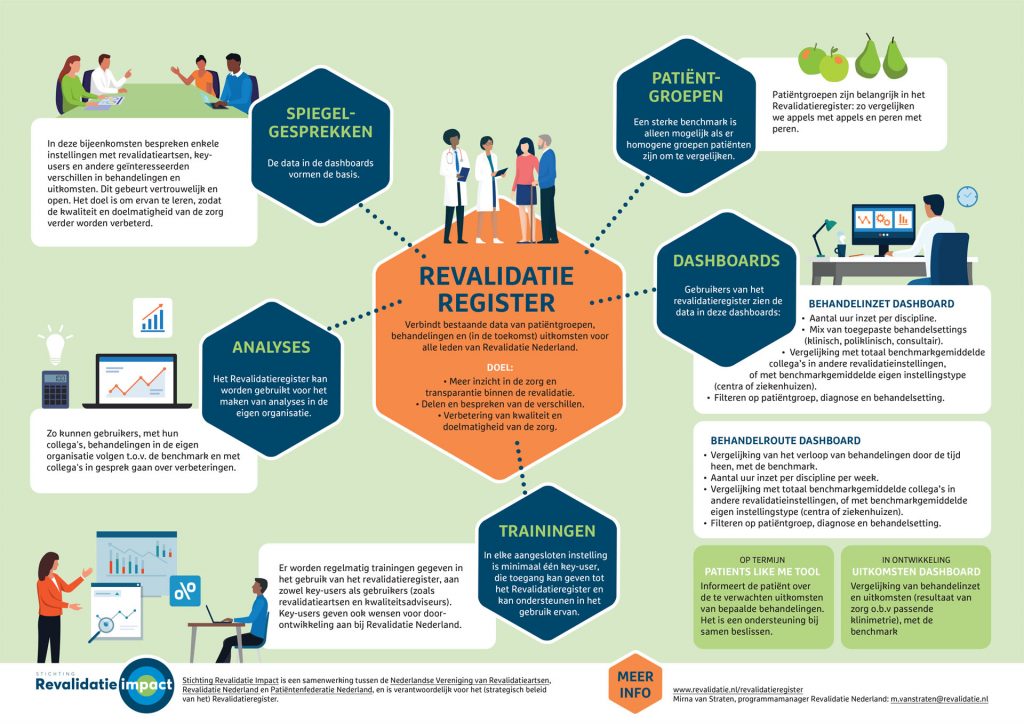
Revalidatie Nederland (RN) en de Nederlandse Vereniging van Revalidatieartsen (VRA) hebben samen in 2023 het Revalidatieregister gelanceerd. Dit register combineert data van patiëntgroepen, behandelingen en kosten van de medisch specialistische revalidatie. Met het inzicht in de praktijkvariatie dat dit oplevert, verbetert de revalidatiesector haar kwaliteit en doelmatigheid.
Wat het Revalidatieregister uniek maakt, is dat het een gezamenlijk initiatief is van een branchevereniging (RN) samen met de wetenschappelijke beroepsvereniging (VRA), waarbij DBC-data, patiënt-/diagnosegroepen worden gecombineerd, die op termijn worden aangevuld met data over de uitkomsten. Het Revalidatieregister biedt bovendien een benchmark voor alle diagnoses (binnen de revalidatiesector). Lees verder, of bekijk de infographic.
Trainingen

Sinds de lancering van de eerste versie van het Revalidatieregister, worden regelmatig trainingen georganiseerd voor leden in het gebruik van het register. Het gaat om trainingen voor zowel Key-users, als aparte trainingen voor artsen, behandelaren en andere geïnteresseerden.
Key-user trainingen
- Maandag 2 maart, tussen 9.30 – 12.30 uur
- Dinsdag 12 mei, tussen 10.00 – 13.00 uur
- Maandag 5 oktober tussen 9.30 – 12.30 uur
Open Trainingen
- Donderdag 5 maart, tussen 12.30 – 14.00 uur
- Maandag 18 mei, tussen 12.00 – 13.30 uur
- Donderdag 8 oktober, tussen 12:00 – 13.30 uur
Inschrijven voor deze trainingen kan via Revalidatie Kennisnet (na inloggen, vind je alle trainingen in de agenda).
Nieuws

Succesvol webinar over inzicht in revalidatie
Afgelopen dinsdag werd het webinar ‘Inzichten in behandelingen en uitkomsten van revalidatie’ uitgezonden. Aanleiding hiervoor was de toenemende belangstelling uit het veld naar het Revalidatieregister en Revalidatie Impact Scores. Ruim 70 beleidsadviseurs, managers en andere professionals van onder meer verzekeraars, overheid, ziekenhuizen en brancheverenigingen namen deel aan dit webinar. Lees verder
Revalidatie speelt als eerste zorgsector open kaart met nieuwe benchmark
Als eerste zorgsector in Nederland kunnen revalidatie-instellingen sinds 2 september (2025) echt bij elkaar in de keuken kijken. Met een open benchmark krijgen revalidatiecentra en revalidatie-afdelingen direct inzicht in elkaars behandelinzet voor specifieke groepen patiënten. Het is uniek dat alle deelnemende instellingen met hun naam zijn vermeld, zodat voor iedereen duidelijk is wie welke behandelingen inzet. Dit verhoogt de kwaliteit van de zorg en versterkt een efficiënter gebruik van personeel en middelen. De open benchmark is onderdeel van het Revalidatieregister, een initiatief van Revalidatie Nederland ondersteund door de Nederlandse Vereniging van Revalidatieartsen. Lees verder

Revalidatieregister vernieuwd met deelnemers en data
Op dinsdag 6 mei 2025 is de nieuwe versie van het Revalidatieregister online gezet in de Performation Portal. Het Revalidatieregister verwelkomt 7 nieuwe deelnemers in deze versie en heeft nu 24 deelnemers in totaal. De nieuwe deelnemers zijn: Basalt, Bravis Ziekenhuis, Capri Hartrevalidatie, Klimmendaal, Laurentius Ziekenhuis, Reade en Spaarne Gasthuis.
Voor alle deelnemende instellingen is nieuwe data toegevoegd aan het Revalidatieregister, namelijk de behandeldata over het jaar 2024. De data over 2022 en 2023 is ververst. In de online dashboards kunnen instellingen nu over 2022, 2023 en 2024 hun behandelinzet en het verloop van hun zorgprofiel door de tijd heen (behandelroute) vergelijken met het benchmarkgemiddelde. Instellingen kunnen zichzelf vergelijken met het gemiddelde van het totaal of van hun instellingstype (centrum of ziekenhuis).
Wat opvalt in de data is dat er veel ontwikkeling zit in de poliklinische behandelinzet. In 2024 t.o.v. 2022 is er een instelling waarbij de poliklinische inzet 11% is gegroeid en een instelling waarbij de poliklinische inzet 18% is gekrompen (gemiddeld over alle diagnoses). Wil je weten hoe dat bij jouw instelling zit, kijk dan in het revalidatieregister! Lees verder

Sessies Revalidatieregister leveren waardevolle inzichten op
Vanaf november 2024 tot en met maart 2025 hebben Revalidatie Nederland (RN) en Performation 12 instellingen op locatie bezocht om daar een opleversessie Revalidatieregister te verzorgen: Treant, Roessingh, Rap, Maasstad ziekenhuis, Libra, Heliomare, UMCG Beatrixoord, Noordwest Ziekenhuis, Sint Maartenskliniek, Rijndam, Revalidatie Friesland en UMC Utrecht.
Openheid en transparantie
De sessies hebben waardevolle inzichten verstrekt aan zowel de deelnemende instellingen als RN en Performation. Enkele reacties waren: “Het is fantastisch dat het Revalidatieregister er is, we moeten allemaal blijven bijdragen aan de doorontwikkeling ervan” en “Deze openheid en transparantie is ook kwetsbaar, het interpreteren van de data is heel belangrijk en dat moeten we mensen leren. Deze sessie en de trainingen helpen daarbij”. Lees verder

Documenten patiëntgroepen beenamputatie, dwarslaesie en hersenen
De medisch specialistische revalidatiesector wil graag behandelingen en uitkomsten kunnen benchmarken, o.a. voor het Revalidatieregister. Dat kan alleen met gelijkwaardige groepen patiënten, zodat we geen appels met peren vergelijken. Daarom heeft Revalidatie Nederland (RN) samen met de Nederlandse Vereniging van Revalidatieartsen (VRA) de patiëntgroepen ontwikkeld. Al sinds 2021 registreren artsen patiëntgroepen voor ‘hersenen’ en ‘assessment’, daar komen per 1 januari 2025 ‘beenamputatie’ en ‘dwarslaesie’ bij. Ook zijn per 1 januari 2025 de patiëntgroepen voor hersenen versimpeld om uniforme registratie te bevorderen. RN en VRA werken toe naar een dekkende set voor uiteindelijk alle patiëntgroepen. Voor de implementatie van de nieuwe patiëntgroepen ‘beenamputatie’ en ‘dwarslaesie’ en de versimpeling van de patiëntgroepen ‘hersenen’, zijn speciaal voor revalidatieartsen deze documenten opgesteld:
- Beslisboom patiëntgroepen
- Definitiedocument kenmerken assessment
- Patiëntgroepen MSR overzicht per 1-1-2025
- Werkinstructie definitie en registratie patiëntgroepen beenamputatie
- Werkinstructie definitie en registratie patiëntgroepen dwarslaesie
- Werkinstructie hersenen
Leden van VRA en RN kunnen op deze pagina van Revalidatie Kennisnet terecht voor een toelichting en samenvatting van de belangrijkste veranderingen.

‘Met behulp van het Revalidatieregister kunnen we onze zorg écht verbeteren’
Het Revalidatieregister biedt een innovatieve manier om de kwaliteit van de revalidatiezorg in Nederland te verbeteren door zorgdata transparant en inzichtelijk te maken. Onder leiding van programmamanager Mirna van Straten werkt een team van experts, waaronder revalidatiearts Redmar Berduszek van UMCG Centrum voor Revalidatie, aan de ontwikkeling van de dashboards. Lees verder

Eerste spiegelgesprek Revalidatieregister
Na jaren bouwen en registreren, konden vier koplopers maandag 10 juni de vorm en intensiteit van hun zorg met elkaar vergelijken in het eerste spiegelgesprek van het Revalidatieregister. Libra, Revant, Rijndam en UMC Utrecht bogen zich 10 juni drie uur lang over hun verschillen in de manier waarop zij de behandeling aan CVA-patiënten met communicatieve, cognitieve en motorische problematiek vorm hadden gegeven. Naast mooie inzichten leverde dit nuttige tips op voor de volgende spiegelgesprekken. Lees verder
Revalidatieregister in Nederlands Tijdschrift voor Revalidatiegeneeskunde
In editie 3-2023 van het Nederlands Tijdschrift voor Revalidatiegeneeskunde is ook een artikel opgenomen over het Revalidatieregister. Het register is een bron van informatie om de zorg te verbeteren en het staat al in de startblokken. Projectleider Mirna van Straten en revalidatieartsen Annetje de Rooij en Marco Schults vertellen over de aanpak en toekomstmogelijkheden. Lees verder

Patiëntgroepen en het Revalidatieregister, een logisch paar
In dit artikel legt revalidatiearts en bestuurder Paulien Goossens uit waarom het registreren van patiëntgroepen een essentiële aanvulling is. ‘Dan hebben we alle gegevens voor een goede kwaliteitsbenchmark compleet.’ Lees verder
Veelgestelde vragen
Filters en opties in de dashboards
Nee, er zit geen filter op DBC-zorgproduct in het Revalidatieregister, omdat dit niet past bij de inhoud. Zorgproduct is een financiële benadering die hoort bij de DBC-looptijd zoals vastgesteld door de NZa, meestal 120 dagen. Het Revalidatieregister heeft een zorginhoudelijke benadering i.p.v. een financiële benadering en werkt met een behandelduur van 180 dagen. Uit een analyse van Performation op de behandeldata, bleek namelijk dat 80% van de zorg wordt verleend in de eerste 180 dagen, daarmee hebben we een goed beeld van het behandelprofiel en een tijdige benchmark.
Ja, je kunt filters opslaan met het sterretje rechts bovenaan het filterpaneel (geel gemarkeerd in onderstaande schermafbeelding. Zet filters aan > klik op het sterretje > klik op “+favoriet toevoegen” > geef je favoriet een naam > klik op opslaan. Je favoriet is nu terug te vinden in de favorietenlijst onder het sterretje. Je kunt je favoriet altijd weer bewerken of verwijderen.
Nee, dit is momenteel niet mogelijk. De wens om onderscheid te maken per locatie is regelmatig geuit aan Revalidatie Nederland en Performation. We gaan deze doorontwikkelwens daarom uitwerken en naar verwachting eind 2025 of begin 2026 realiseren. Een aandachtspunt hierbij is dat er genoeg volume per locatie over moet blijven, om betrouwbare profielen weer te geven en te benchmarken.
Het is sinds de start van het Revalidatieregister wel al mogelijk om de locatie van de geleverde zorg aan te leveren aan Performation. In de aanleverspecificaties van de DBC-data zit namelijk zowel bij de subtrajecttabel als de verrichtingentabel, het veld “locatie ID”. Dit is echter geen verplicht veld en niet alle instellingen leveren dit aan. Wil je straks onderscheid kunnen maken per locatie van je instelling? Check dan alvast of jouw instelling dit veld goed vult in de aanlevering.
Nee, het is niet mogelijk om jaren bij elkaar op te tellen. Je kunt een dataset over één jaar selecteren (2022/2023/2024).
Dit is nu nog niet mogelijk. Het is wel een vaker aan Revalidatie Nederland doorgegeven doorontwikkelwens. De key-users, Revalidatie Nederland en Performation hebben dan ook afgesproken om in de tweede helft van 2025, de mogelijkheid in te gaan bouwen om een instelling te kunnen vergelijken met zichzelf in het voorgaande jaar. Er kunnen dan 2 opeenvolgende jaren worden vergeleken.
Nee, dit is nu nog niet mogelijk. Dit is wel een doorontwikkelwens waar Revalidatie Nederland en Performation aan werken. Naar verwachting is dit uiterlijk begin 2026 mogelijk. De leeftijdsgroepen die ingebouwd gaan worden zijn: 0-17 jaar en 18+.
Het Revalidatieregister kijkt naar behandeltrajecten van 180 dagen. Dat is een langere periode dan de DBC’s die veelal 120 dagen duren. De behandeltrajecten worden ingedeeld bij het jaartal waarin het traject van 180 dagen is afgesloten. Wanneer je de dataset 2024 aanklikt, zou er in theorie dus een traject in kunnen zitten dat 179 dagen voor 1-1-2024 is geopend.
Nee, de benchmark bestaat uit alle instellingen behalve je eigen instelling.
Directe tijd bestaat uit de verrichtingen die direct patiëntencontact betreffen. Indirecte tijd bestaat uit de verrichtingen die geen direct patiëntencontact betreffen, zoals administratietijd. Afhankelijk van waar je in bent geïnteresseerd, kun je directe en indirecte tijd bij elkaar optellen (als je alle inzet van de betreffender discipline wil meenemen) of kiezen voor één van deze twee. In het Revalidatieregister zit in het filtermenu links in beeld staat een filteroptie om te kiezen voor directe tijd, indirecte tijd, of beide:
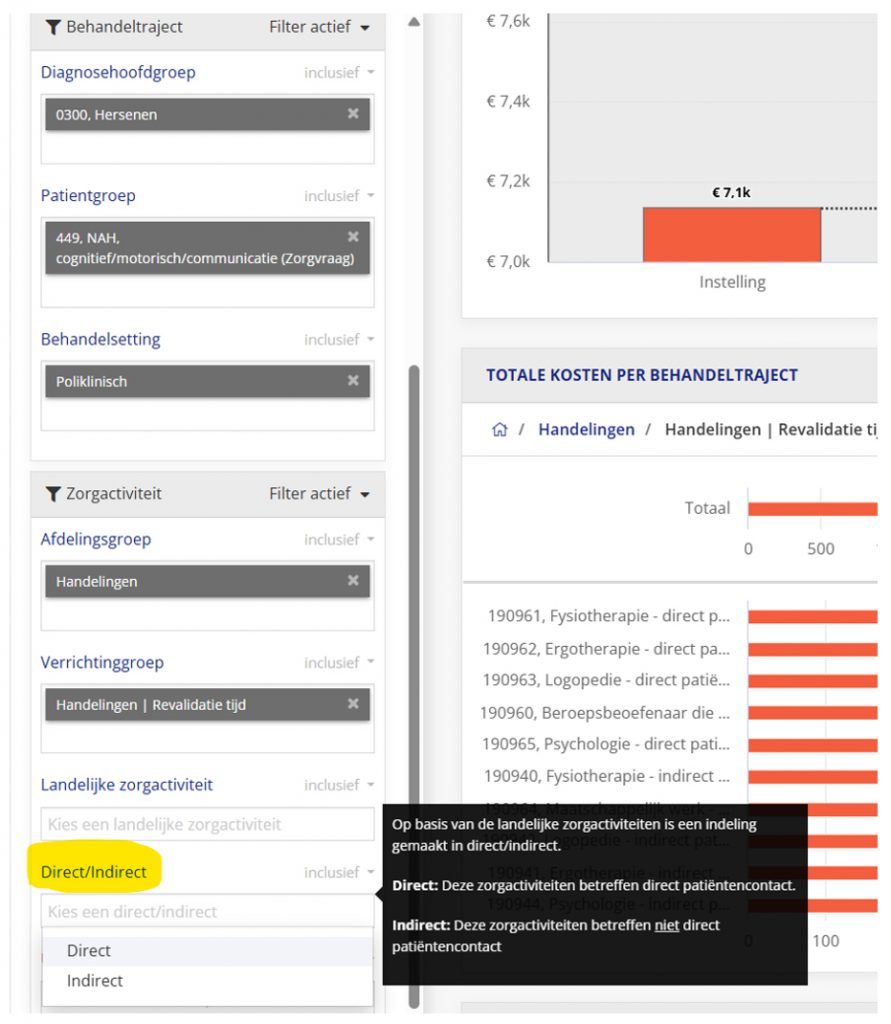
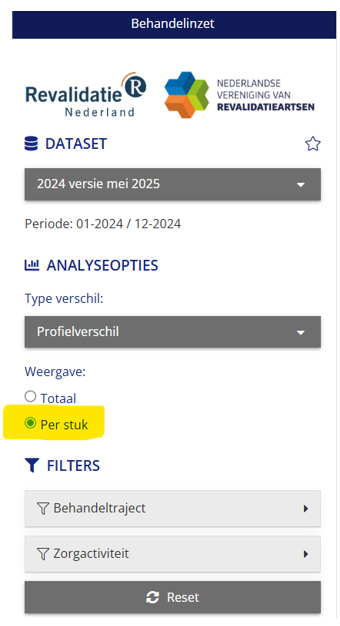
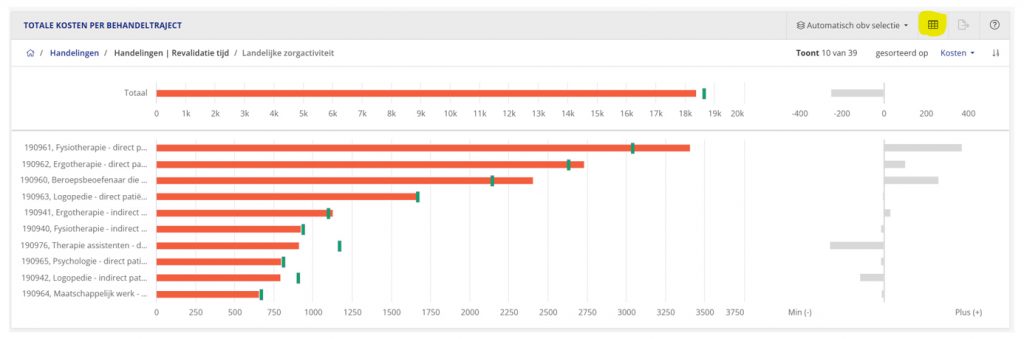
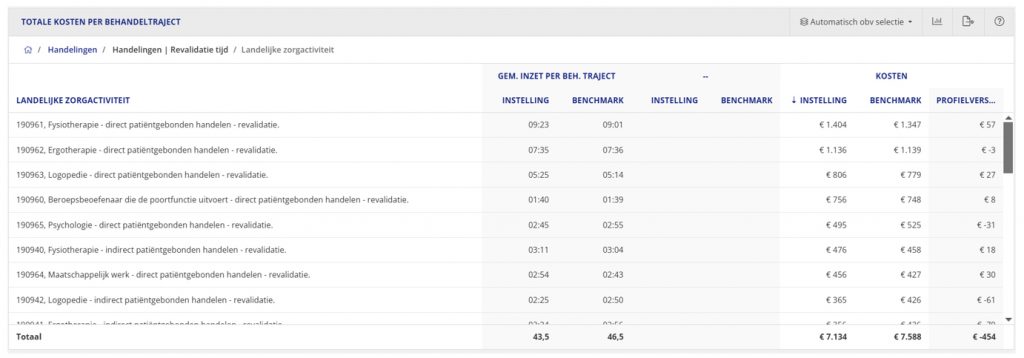
Ja, dit is mogelijk. Als je naar het profielverschil kijkt, kun je in de staafgrafiek met de titel “totale kosten per behandeltraject” switchen naar de tabelvorm door rechtsboven deze grafiek te klikken op de knop “toon tabel”. In de tabel staan de handelingen in uren weergeven in plaats van in euro’s.
Staafgrafiek met rechtsboven de knop “toon tabel”.
De tabel weergave toont het gemiddeld aantal geregistreerde “uren : minuten”:
Definities en datasets
De behandelinzet wordt weergegeven in euro’s om zo zorgactiviteiten die verschillende eenheden hebben, op te kunnen tellen. Je kunt bijvoorbeeld niet stellen “30 minuten fysiotherapie + 1 verpleegdag = 31”. Want dagen en minuten kun je niet optellen. Daarom wegen we de zorgactiviteiten allemaal met hun landelijk gemiddelde kostprijs, zo kunnen we de zorgactiviteiten wél optellen en naar een compleet behandelprofiel kijken, uitgedrukt in euro’s. Zowel voor de eigen instelling als de benchmark wordt dezelfde landelijk gemiddelde kostprijs gebruikt.
Het behandelinzet dashboard is geen financieel dashboard. Het zegt niets over de kosten of opbrengsten van een instelling. Verschillen in het behandelprofiel of de behandelsetting, komen echt door verschillen in behandelinzet en niet door wat die behandeling kost.
Bij de ontwikkeling van het allereerste dashboard hebben we samen met artsen en behandelaren gezocht naar een passende lengte van het te bekijken behandeltraject. Hierbij willen we een zo volledig mogelijk beeld van de behandeling om deze goed te kunnen vergelijken, dus geen te korte periode. Maar we willen ook tijdig kunnen vergelijken, bij een (te) lange lengte van het behandeltraject moet lang gewacht worden tot de behandeling vergeleken kan worden en kijk je al gauw naar verouderde data.
Het Revalidatieregister definieert behandeltrajecten als de eerste 180 dagen van het zorgtraject (vanaf start eerste DBC). Dit is een bewuste keuze van het eerste sprintteam geweest op basis van een analyse van Performation.
Performation heeft een analyse uitgevoerd naar de duur van de geleverde zorg. Wanneer we de echt ‘chronische zorg’ -die levenslang of over meerdere jaren heen wordt geleverd- buiten beschouwing laten, zien we dat bijna alle behandelinzet gedurende de eerste 180 dagen plaatsvindt (meestal 80%). Dit geldt voor klinisch, poliklinisch en consultair. Daarom is de lengte van de te benchmarken behandelperiode in het revalidatieregister op 180 dagen gezet. Dit geeft een goede balans tussen vergelijkbaarheid, volledigheid en tijdigheid.
Jazeker, ook trajecten korter dan 180 dagen worden opgenomen. Het Revalidatieregister neemt in de huidige dashboards data mee van de eerste 180 dagen van de behandeling (vanaf de start van de eerste DBC). Een traject van bijvoorbeeld 55 dagen valt binnen deze 180 en wordt meegenomen.
Instellingen leveren alle behandeldata aan bij Performation, ook over de inzet vanaf dag 181. Deze inzet vanaf dag 180 wordt nu niet meegenomen in de dashboards, maar mogelijk wel in toekomstige (varianten van) dashboards. Zo zijn de Nederlandse Vereniging van Revalidatieartsen en Revalidatie Nederland in gesprek over het vormgeven van een speciale variant van het behandelinzet en behandelroute dashboard voor kinderen, waarbij je naar een periode langer dan 180 dagen kijkt.
In de versie van het Revalidatieregister die op 5 september 2024 is opgeleverd, kun je een dataset kiezen waarin een ziekenhuis alleen wordt gebenchmarkt met andere ziekenhuizen en een revalidatiecentrum alleen met andere centra. Op deze manier kun je de eigen organisatie vergelijken met andere instellingen die het meest lijken op de eigen organisatie.
In het behandelinzet dashboard vergelijk je het eigen behandelprofiel en de mix van behandelsettings, met die van de benchmark. Met name bij ziekenhuizen geeft dit in de totaalset een iets vertekend beeld, omdat zij geen klinische behandelsetting aanbieden, maar wel met klinische aanbieders werden gebenchmarkt. Door te selecteren/filteren op ziekenhuizen, vergelijkt een deelnemend ziekenhuis zichzelf alleen met andere ziekenhuizen en niet langer met centra. De revalidatiecentra kunnen zichzelf alleen met andere centra vergelijken. Ook behouden alle deelnemers de optie om zichzelf met het totaal te benchmarken, van alle ziekenhuizen en centra.
In onderstaande lijst staat de indeling van instellingen per instellingstype, zoals we deze gebruiken in het revalidatieregister. In de categorie Centrum zitten de revalidatiecentra inclusief zelfstandige behandelcentra (ZBC). In de categorie Ziekenhuis zitten algemene ziekenhuizen en UMC’s samen. Er is te weinig volume om het instellingstype verder dan dit uit te splitsen, vandaar deze twee instellingstypes.
In onderstaande lijst staat de indeling van instellingen per instellingstype, zoals we deze gebruiken in het Revalidatieregister. In de categorie Centrum zitten de revalidatiecentra inclusief zelfstandige behandelcentra (ZBC). In de categorie Ziekenhuis zitten algemene ziekenhuizen en UMC’s samen. Er is te weinig volume om het instellingstype verder dan dit uit te splitsen, vandaar deze twee instellingstypes.
In de subset centra zitten29 instellingen, in de subset ziekenhuizen zitten 11 instellingen (d.d. feb 2026):
| Instelling | Instellingstype |
| Adelante | Centrum |
| Basalt | Centrum |
| Capri Hartrevalidatie | Centrum |
| De Hoogstraat Revalidatie | Centrum |
| Vogellanden | Centrum |
| Heliomare | Centrum |
| Klimmendaal Revalidatiespecialisten | Centrum |
| Libra | Centrum |
| Merem Medische Revalidatie | Centrum |
| RAP, Revalideren, Activeren, Participeren | Centrum |
| Reade Revalidatie & Reumatologie | Centrum |
| Revalidatie Friesland | Centrum |
| Revant medisch specialistische revalidatie | Centrum |
| Rijndam Revalidatie | Centrum |
| Roessingh, Centrum voor Revalidatie | Centrum |
| Sint Maartenskliniek | Centrum |
| Tolbrug Specialistische Revalidatie | Centrum |
| Bravis Ziekenhuis | Ziekenhuis |
| Laurentius Ziekenhuis | Ziekenhuis |
| UMCG Centrum voor Revalidatie | Ziekenhuis |
| Maasstad Ziekenhuis | Ziekenhuis |
| Noordwest Ziekenhuisgroep | Ziekenhuis |
| Spaarne Gasthuis | Ziekenhuis |
| Treant Zorggroep | Ziekenhuis |
| UMC Utrecht | Ziekenhuis |
| Meander Medisch Centrum | Ziekenhuis |
| Zuyderland Medisch Centrum | Ziekenhuis |
| Radboudumc | Ziekenhuis |
| Wilhelmina Ziekenhuis Assen | Ziekenhuis |
De Nederlandse zorgautoriteit heeft de landelijke typeringlijst revalidatiegeneeskunde (0327) gepubliceerd waarin de hoofddiagnoses staan en de subdiagnoses die daaronder vallen.
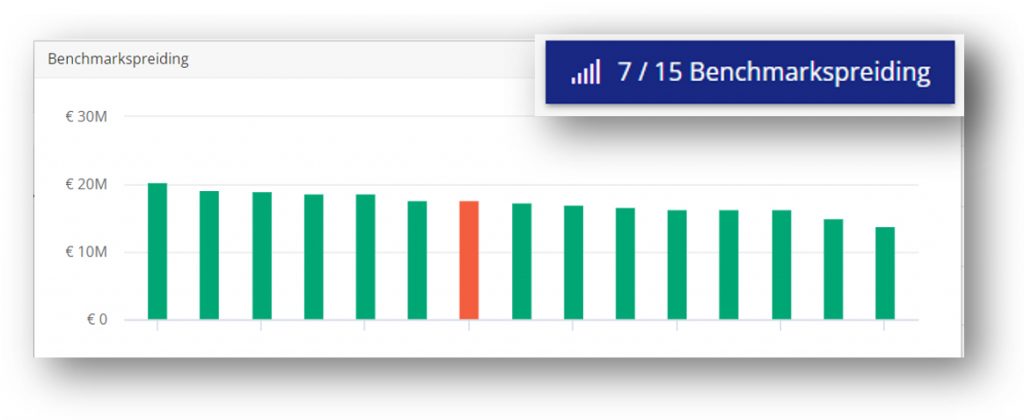
In het behandelinzet dashboard kun je linksonder in het informatieblok altijd zien naar welk percentage van je data je kijkt. Soms worden niet alle behandeltrajecten van de instelling gebenchmarkt, dat komt doordat op het diepste standaardisatieniveau (hoofddiagnose-patiëntgroepcode-behandelsetting) dan niet aan de benchmarkvoorwaarden is voldaan.
Er worden in het Revalidatieregister twee voorwaarden gehanteerd in de data om benchmarks te tonen:
- Minimaal aantal behandeltrajecten in de benchmark. Het totaal aantal behandeltrajecten van de benchmark moet minimaal 2 keer zoveel zijn als het totaal aantal behandeltrajecten van de instelling op het gekozen standaardisatieniveau.
- Minimaal aantal instellingen in de benchmark. In verband met de mededinging is bepaald dat er minimaal 3 instellingen in de benchmark moeten zitten om deze beschikbaar te stellen voor analyse in het Revalidatieregister.
Indien de voorwaarden niet worden gehaald, dan worden de (eigenschappen van de) behandeltrajecten van de benchmark ‘gelijkgesteld’ aan die van de eigen instelling. Het gevolg daarvan is dat er niet vergeleken kan worden, en er wordt dan dus met een 0 verschil gerekend. In het informatieblok zie je dan een percentage lager dan 100% bij “waarvan gebenchmarkt”.
Dat komt door de gestelde benchmarkvoorwaarden waar dan niet aan is voldaan. Zie het antwoord op de vraag hierboven.
Ziekenhuizen kunnen in het behandelinzet dashboard hun behandelmixverschil het beste bekijken in de dataset ziekenhuizen. Hierin zitten alleen ziekenhuizen (algemene ziekenhuizen en UMC’s). Deze instellingen verlenen allemaal geen klinische zorg. Dat geeft een eerlijke vergelijking van de mix van de toegepaste behandelsettings (consultair en poliklinisch). Als je in de totaalset zou kijken naar het behandelmixverschil, dan zitten hier ook centra in en zij verlenen wel zorg in klinische setting. Daardoor scoor je als ziekenhuis altijd een lichtere behandelmix dan de benchmark. Dit is dan ook geen eerlijke vergelijking.
Het profielverschil kunnen ziekenhuizen het beste bekijken in de dataset totaal. Het profielverschil bekijk je namelijk altijd binnen een geselecteerde behandelsetting. Dan kun je jezelf dus vergelijken met het totaal van alle ziekenhuizen en centra die ook patiënten in die setting behandelen. Dit geeft meer informatie (en meer volume) dan jezelf alleen vergelijken met ziekenhuizen.
Revalidatiecentra kunnen in het behandelinzet dashboard hun behandelmixverschil het beste bekijken in de dataset centra. Hierin zitten alleen revalidatiecentra. Deze instellingen verlenen allemaal klinische zorg en dat geeft een eerlijke vergelijking van de mix van de toegepaste behandelsettings (consultair, poliklinisch, klinisch). Als je in de totaalset zou kijken naar het behandelmixverschil, dan zitten hier ook ziekenhuizen in en zij verlenen geen zorg in klinische setting. Daardoor scoor je als centrum al gauw een zwaardere behandelmix dan de benchmark. Dit is dan ook geen eerlijke vergelijking.
Het profielverschil kunnen centra het beste bekijken in de dataset totaal. Het profielverschil bekijk je namelijk altijd binnen een geselecteerde behandelsetting. Dan kun je jezelf dus vergelijken met het totaal van alle centra en ziekenhuizen die ook patiënten in die setting behandelen. Dit geeft meer informatie (en meer volume) dan jezelf alleen vergelijken met centra.
Het dashboard geeft voor alle instellingstypes (ziekenhuis en centrum) dezelfde behandelsettings weer. Voor algemene ziekenhuizen en universitaire ziekenhuizen zijn de klinische behandelsettings niet van toepassing, maar je ziet ze wel.
Om in het behandelinzet dashboard je behandelmixverschil eerlijk te bekijken, kun je het beste de dataset ziekenhuizen gebruiken (i.p.v. dataset totaal). Hierin zitten alleen ziekenhuizen (algemene ziekenhuizen en UMC’s). Deze instellingen verlenen allemaal geen klinische zorg en dat geeft een eerlijke vergelijking van de mix van de toegepaste behandelsettings (consultair en poliklinisch). Als je in de totaalset zou kijken naar het behandelmixverschil, dan zitten hier ook centra in en zij verlenen wel zorg in klinische setting, waardoor je als ziekenhuis altijd een lichtere behandelmix scoort dan de benchmark. Dit is dan ook geen eerlijke vergelijking.
Patiëntgroepen
In het Revalidatieregister vergelijk je de behandelingen van je eigen instellingen met die van de benchmark/andere instellingen. Een eerlijke vergelijking is alleen mogelijk als we homogene groepen hebben; anders is de eerste reactie bij een verschillen “maar mijn patiënt is anders/zwaarder/lichter”. Patiëntgroepen creëren homogene groepen, die we eerlijk kunnen benchmarken in het register (geen appels met peren vergelijken). De MSR diagnoses zijn hier te breed/heterogeen voor (de ene CVA is de andere niet).
Er zijn patiëntgroepen voor: assessment, hersenen, dwarslaesie en beenamputatie. Wanneer je welke patiëntgroep moet registreren staat beschreven in de werkinstructies en de beslisboom. Deze documentatie is terug te vinden op Revalidatie Kennisnet (account nodig) en deze webpagina van het Revalidatieregister.
Dit is geen gewenst vergelijkingsniveau en is niet mogelijk in de dashboards.
Een CVA-traject valt onder de hoofddiagnose hersenen en zou dan ook een patiëntgroep hersenen moeten krijgen (communicatief/cognitief/motorisch). In de praktijk zien we dat dit niet altijd gebeurt, dan heeft het traject bijvoorbeeld patiëntgroepcode 500 ‘overig’. Deze trajecten vallen in hun typering terug op diagnosecode niveau (diagnose CVA). Zo ontstaat er een mix van CVA-trajecten met een hersen-patiëntgroepcode en een CVA-diagnosecode als typering.
Je kunt nooit alle CVA-trajecten samen vergelijken bij een mix van patiëntgroepen (hersen patiëntgroepen zijn niet uitsluitend voor CVA, maar voor de hele hoofddiagnose hersenen) en CVA-diagnosecode. Dit is ook geen gewenst vergelijkingsniveau en is niet homogeen/eerlijk genoeg.
Je kunt in het behandelinzet dashboard één of meerdere hersen-patiëntgroepen aanklikken bij het filter “patiëntgroep”. Hier kun je ook diagnosecode CVA aanklikken. Kies hier voor één patiëntgroepcode voor een zo eerlijk mogelijke vergelijking van een zo homogeen mogelijke groep.
Gebruik van het Revalidatieregister
De inbedding van Revalidatieregister staat in de beginfase. Revalidatie Nederland faciliteert spiegelgesprekken om zo het gebruik van het Revalidatieregister en de verbetering van kwaliteit en doelmatigheid te stimuleren. Bij voldoende volume wordt jullie instelling uitgenodigd. Naast deze spiegelgesprekken kunnen de instellingen zelf aan de slag gaan met het Revalidatieregister. Het is aan de instellingen zelf om dit vorm te geven. Er is geen protocol voor, maar er zijn al wel een aantal voorbeelden van hoe andere instellingen dit aanpakken:
Voorbeelden:
- Geen training = geen toegang. Je krijgt alleen een inlog-account als je de open training hebt gevolgd, om verkeerde interpretatie/conclusies te voorkomen.
- Periodiek het dashboard bespreken met het MT/bedrijfskundig overleg
- Key-user bespreekt dashboard periodiek met diverse disciplines in huis (teamleiders, artsen, managers, financiële afdeling)
- Artsen hebben presentatie gekregen en kunnen vervolgens met key-user naar antwoorden zoeken op hun data-vraagstukken in het Revalidatieregister.
- Het moet langzaam onderdeel worden van ieders werken en denken: datagedreven zorg is de toekomst.
Een extern voorbeeld zijn de Santeon ziekenhuizen. Zij hebben verbeterteams per thema die periodiek samenkomen (spiegelen), verbeteracties opstellen en de voortgang monitoren.
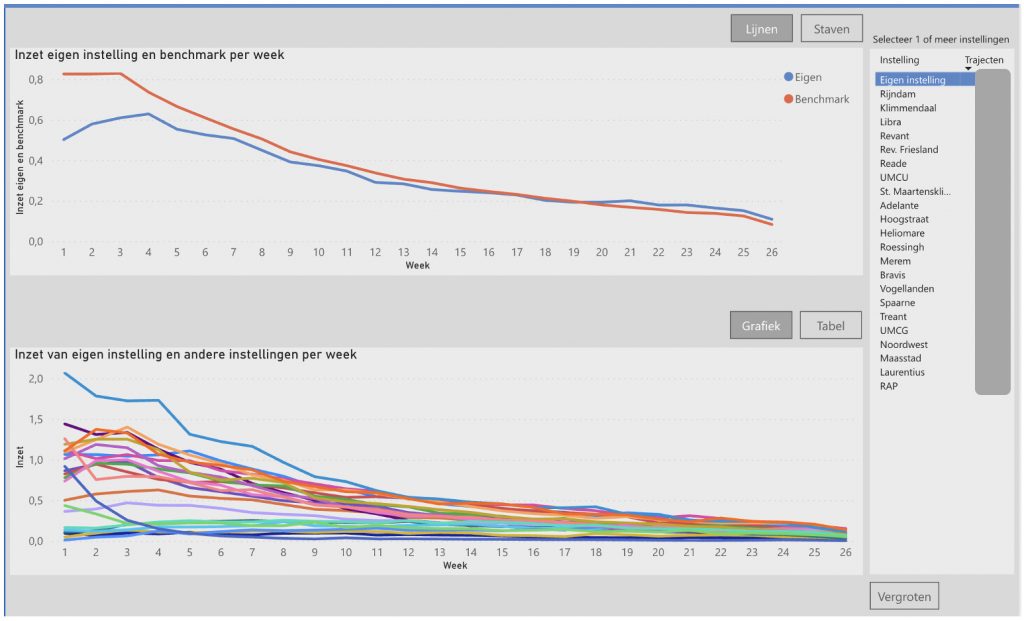
We tippen om te starten bij de bollengrafieken in het behandelinzet dashboard. Deze grafieken tonen de 100 grootste absolute verschillen t.o.v. de benchmark in verschillende perspectieven: gesplitst op hoofddiagnose, of patiëntgroepcode of behandelsetting.
De stippellijn is de benchmark, alle bollen zijn je eigen behandelinzet. Hoe groter de bol, des te meer volume op die hoofddiagnose, patiëntgroepcode of behandelsetting, je hebt. Met een mouse-over of klikken kun je zien om welke groep het gaat. Hoe verder de bol van de benchmark (stippellijn) af staat, des te meer je afwijkt van het benchmarkgemiddelde.
Het is dus interessant om te kijken naar grote bollen die ver van de benchmark af staan; daar zit mogelijk een verschil waar je iets van kunt leren. Als je op de bol klikt, beweegt de rest van het dashboard mee en kun je het verschil dieper gaan analyseren. Zo zijn de bollen een intuïtief hulpmiddel om snel je grootste verschillen met de andere instellingen te vinden.
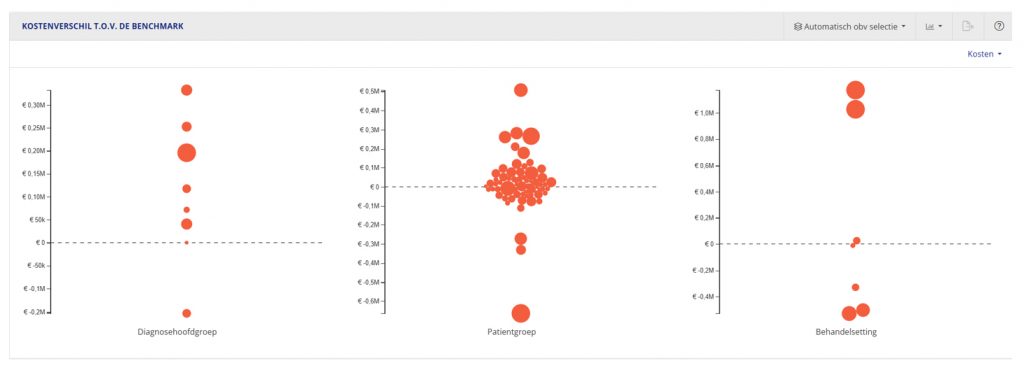
De plaats en het type van verschillen is goed met de benchmark vast te stellen, maar de achterliggende oorzaak niet. Zie de benchmark vooral als een richtingaanwijzer en ga in gesprek om de informatie te bespreken. Verschillen in behandelinzet tussen je eigen instelling en de benchmark kunnen worden verklaard door zorginhoudelijke, organisatorische redenen, of administratieve redenen.
Zorginhoudelijke redenen kunnen zijn:
- je hebt bewust een ander zorgpad dan anderen;
- je hebt een ander type patiënt die bijvoorbeeld complexer is door co-morbiditeit of complicaties maar dat blijkt niet uit de data.
Organisatorische redenen kunnen zijn dat:
- de zorg niet optimaal is georganiseerd waardoor de doorstroom suboptimaal is;
- en de ligduur langer is (verkeerde bed).
Ook kunnen verschillen ontstaan door het wel of niet hebben van goede eerstelijns zorg in je regio. Bij afwezigheid van een goede eerstelijn behandelt een instelling minder complexe patiënten vaker zelf. Verder kunnen openstaande vacatures het geleverde zorgprofiel beïnvloeden; als het bijvoorbeeld lastig is om in een bepaalde regio een psycholoog te werven.
Administratieve redenen zijn registratiefouten waardoor er te veel of te weinig behandelinzet geregistreerd wordt. In de aanlevering van DBC-data aan Performation kan iets ontbreken, bijvoorbeeld afwezigheidsdagen. En de patiëntgroepcodes kunnen niet of foutief zijn geregistreerd. De indeling in groepen die hierdoor ontstaat, is minder homogeen en dat kan een verklaring zijn voor gevonden verschillen.
Ja, wanneer je veel zorg in groepsbehandeling verleent, zal je geregistreerde behandelprofiel lichter zijn dan de door de patiënt ervaren behandeling. Het Revalidatieregister werkt met DBC-data, dit is zorg zoals die door artsen en behandelaren is geregistreerd. Bij groepsbehandeling moet je het aantal behandelminuten delen door het aantal aanwezige patiënten. Een groepsbehandeling van 1 uur fysiotherapie met 6 patiënten, resulteert in een registratie van 10 minuten directe tijd fysiotherapie per patiënt, terwijl de patiënt 60 minuten fysiotherapie heeft ervaren.
Of een behandeling heeft plaatsgevonden als groepsbehandeling of individuele behandeling, is helaas niet te herkennen in de data. We kunnen hier dus niet voor corrigeren. Als het behandelprofiel van jouw instelling lichter is dan de benchmark, zou het verschil mogelijk (deels) verklaard kunnen worden door het vaker toepassen van groepsbehandeling. Je hebt dan immers gemiddeld minder geregistreerde tijd per patiënt.
Dat kan, maar dit effect wordt zo klein mogelijk als je op patiëntgroepniveau kijkt. Patiëntgroepen zijn immers homogene groepen, die je eerlijk kunt vergelijken. Verschillen komen dan grotendeels door verschillen in behandeling (aanpak en intensiteit).
Als je op diagnoseniveau kijkt, dan worden verschillen in behandelintensiteit wel meer veroorzaakt door verschillen in de complexiteit van de patiënt, omdat dit een heterogene groep is.
Zo is de groep “hersenen communicatief-motorisch” veel homogener dan de groep “CVA”.
Algemeen
Zorgverzekeraars spelen geen rol in het Revalidatieregister. Zowel inhoudelijk als bestuurlijk niet. Het Revalidatieregister is door en voor de leden, het is een intern product bedoeld voor onze leden om van elkaar te kunnen leren en hun kwaliteit en doelmatigheid verder te verbeteren.
Inhoudelijk wordt er geen informatie uit het revalidatieregister gedeeld met zorgverzekeraars vanuit de Nederlandse Vereniging van Revalidatieartsen of Revalidatie Nederland. Het staat instellingen vrij om hun score t.o.v. de benchmark te delen met zorgverzekeraars, maar open benchmark gegevens worden niet gedeeld met derden en dus ook niet met zorgverzekeraars.
DHD ondersteunt Stichting Revalidatie Impact bij het verzamelen en terugkoppelen van uitkomsten (de Revalidatie Impact Scores). Dit staat los van het revalidatieregister, dat wordt ondersteund door Performation en draait om behandeldata.
We hopen in de toekomst de datastroom uitkomsten te kunnen koppelen aan de behandeldata in het Revalidatieregister. Dit mag zodra de Wet kwaliteit, klachten en geschillen zorg (Wkkgz) is gewijzigd en het Revalidatieregister onder het register voor kwaliteitsregistraties valt. Wanneer dit zal plaatsvinden, is momenteel lastig te voorspellen. We hopen op de tweede helft van 2026.
Nee, in het Revalidatieregister zit DBC-data van de medisch specialistische revalidatiezorg (MSR). De CCL longrevalidatie valt onder de longgeneeskunde DBC’s en niet onder de MSR DBC’s.
Nee, de data van het CP-register komt niet in het Revalidatieregister. De Stichting Revalidatie Impact (SRI) is registratiehouder van meerdere registraties, waaronder het CP-register. De datastromen van het CP-register en het revalidatieregister gaan we echter niet verbinden.
Twee keer per jaar vragen we instellingen om data aan te leveren en komt er een nieuwe versie van het Revalidatieregister met de meest actuele data. Dat is dus ieder half jaar. Hiernaast kunnen er tussentijds nieuwe versies worden gepubliceerd wanneer er bijvoorbeeld een nieuw dashboard beschikbaar komt of wanneer er nieuwe instellingen worden toegevoegd aan de benchmark (deze hebben dan voor het eerst aangeleverd).
Nee, het is de bedoeling dat alle instellingen leren en verbeteren met behulp van het revalidatieregister, ook de instellingen die al bovengemiddeld scoren. We gaan voor “shift the curve up and to the right”.
Projectgroep
Vanuit de Stichting Revalidatie Impact, de Vereniging van Revalidatieartsen (VRA) en Revalidatie Nederland (RN) wordt het programma uitgevoerd door:
- Mirna van Straten (programmamanager)
- Kim Brons (interim programmamanager)
- …. (directeur VRA)
- Martijn Klem (directeur RN)
- Sanne Heintzbergen (directeur SRI, beleidsadviseur)
- Inge Verhoogt (beleidsadviseur)
- Michel Leenders (beleidsadviseur)
- Kris Smolders (data engineer)
- Wouter v.d. Meer (communicatieadviseur)
De besluitvorming over het Revalidatieregister ligt bij het bestuur van de Stichting Revalidatie Impact.
Contact
Voor vragen en suggesties kun je contact opnemen met Kim Brons, Interim Programmamanager Revalidatieregister.