Patiënten met niet aangeboren hersenletsel (NAH) worden gekenmerkt door sterke heterogeniteit in neuropathologie, behandelrespons en de uiteindelijke uitkomsten. Dit bemoeilijkt in de dagelijkse praktijk de prognostiek en het bepalen van het behandelbeleid. Ontwikkelingen in de kunstmatige intelligentie bieden kansen om de verschillen tussen patiënten juist te benutten voor een beter begrip van NAH. Door gestructureerde klinische dataverzameling in te bedden in de klinische praktijk wordt een gestroomlijnd zorgproces gecreëerd dat een fundament biedt voor zorgevaluatie en wetenschappelijk onderzoek, gericht op de transitie naar gepersonaliseerde zorg.
R. (RUUD) VAN DER VEEN
Promovendus, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland; Amsterdam UMC, Universiteit van Amsterdam, Emma Kinderziekenhuis, afdeling kindergeneeskunde, Emma Neuroscience Group & Follow Me Programma, Amsterdam Reproduction & Development, Amsterdam, Nederland
PROF. DR. J. ( JAAP) OOSTERLAAN
Hoogleraar Pediatrische Neurowetenschappen, Amsterdam UMC, Universiteit van Amsterdam, Emma Kinderziekenhuis, afdeling kindergeneeskunde, Emma Neuroscience Group & Follow Me Programma, Amsterdam Reproduction & Development, Amsterdam, Nederland
M. (MIKE) BOS
Ergotherapeut, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
M. (MARA) VAN DOOREN
Fysiotherapeut, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
I (IŞIL) DÜDÜKÇU
Logopedist, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
DRS. A. (ANDRIES) VAN IPEREN
Revalidatiearts, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
DRS. L. (LINDA) KOOIMAN
Neuropsycholoog, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
K. (KAREL) NICOLAS
Algemeen directeur, Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland
PROF. DR. S.M. (SASKIA) PEERDEMAN
Neurochirurg, Hoogleraar professionele ontwikkeling, Amsterdam UMC, Vrije Universiteit Amsterdam, Afdeling Neurochirurgie, Amsterdam, Nederland
DR. M. (MARSH) KÖNIGS
Universitair docent Neurowetenschappen, Amsterdam UMC, Universiteit van Amsterdam, Emma Kinderziekenhuis, afdeling kindergeneeskunde, Emma Neuroscience Group & Follow Me Programma, Amsterdam Reproduction & Development, Amsterdam, Nederland; Daan Theeuwes Centrum voor Intensieve Neurorevalidatie, Woerden, Nederland.
Het Daan Theeuwes Centrum voor Intensieve Neurorevalidatie heeft een systeem ontwikkeld voor het monitoren van de voortgang van het revalidatietraject van haar revalidanten, waarbij gebruik gemaakt wordt van gestructureerde klinische metingen. Deze klinische metingen worden per revalidant middels individuele dashboards inzichtelijk gemaakt en teruggekoppeld aan het behandelteam. De klinische metingen worden ook opgeslagen in een steeds groeiende database, die kan worden gebruikt voor zorgevaluatie en wetenschappelijk onder- zoek gericht op verdere verbetering van de neurorevalidatie. Onlangs publiceerde het Journal of Medical Systems het weten- schappelijk artikel over de ontwikkeling en implementatie van het systeem in het Daan Theeuwes Centrum onder de titel Measurement Feedback System for Intensive Neurorehabilitation after Severe Acquired Brain Injury.1 In het huidige artikel beschrijven we de achtergrond, het gebruik en de toepassingsmogelijkheden van het ontwikkelde systeem.
Achtergrond
De uitkomsten van niet-aangeboren hersenletsel (NAH) en de mogelijkheden voor herstel middels neurorevalidatie lopen sterk uiteen tussen revalidanten. Deze verschillen worden bepaald door complexe interacties tussen een groot aantal factoren gerelateerd aan pre-morbide kenmerken van de revalidant, etiologie van het NAH, de acute manifestatie van NAH, karakteristieken van de behandeling en omgevingsfactoren. Deze situatie beperkt klinische professionals in de dagelijkse praktijk waar het gaat om (i) het vaststellen van een redelijke verwachting van de behandelrespons, (ii) het personaliseren van de behandeling om de behandelrespons op individueel niveau te optimaliseren, (iii) het vaststellen van een betrouwbare prognose van de langetermijngevolgen van NAH, en (iv) het bepalen van het moment waarop de revalidatie- behandeling gestaakt zou moeten worden omdat redelijkerwijs geen verdere vooruitgang kan worden verwacht.
Precisiegeneeskunde
Precisiegeneeskunde is een opkomende benadering die een veelheid aan factoren in ogenschouw neemt om de zorg toe te snijden op de situatie van een individu. Daarmee is precisie- geneeskunde sterk afhankelijk van de beschikbaarheid van data om de complexe relaties tussen determinanten en uitkomsten te bepalen. In de huidige klinische praktijk worden veel beslissingen genomen op basis van subjectieve informatie die beschikbaar is voor de behandelaar.2 Klinische data worden dikwijls niet systematisch verzameld en er is sprake van praktijkvariatie in gehanteerde meetinstrumenten en de timing van de afname van de metingen, die in grote mate afhangen van de individuele voorkeur van de betreffende behandelaar. Beschikbare data worden bovendien vaak niet zodanig opgeslagen dat deze gemakkelijk kunnen worden ontsloten voor analyses waarmee precisie- geneeskunde kan worden ondersteund (zoals in een database). Deze factoren vormen belangrijke belemmeringen voor de transitie in de richting van precisiegeneeskunde.
Gestructureerde metingen
Het structureren en centraal registreren van klinische metingen kan een belangrijke bijdrage leveren aan de neurorevalidatie. Bestaand onderzoek naar multidisciplinair overleg (MDO) in de neurorevalidatie heeft laten zien dat het gebruik van gestructureerde klinische metingen een faciliterende rol heeft in het bereiken van een breed gedragen beeld van het functioneren van de revalidant binnen het behandelteam. Gestructureerde metingen kunnen ook bijdragen aan de samenstelling van een individueel behandelplan, gedetailleerde monitoring van voortgang en het bepalen van de behandelrespons. Routine Outcome Monitoring is een veelgebruikte methode die waardevolle gegevens oplevert over de uitkomsten van een behandeling, maar deze aanpak kent meestal geen inbedding in het primaire zorgproces. Een measurement feedback system (MFS) bestaat uit gestructureerde klinische metingen die de voortgang van een individueel zorgtraject in kaart brengen, waarbij de resultaten tijdig en als klinisch bruikbare feedback worden teruggekoppeld aan het behandelteam.3 Door de gestructureerde aanpak wordt het mogelijk om met de data die middels het MFS worden verzameld een steeds groeiende database op te bouwen die kan worden benut voor het ontwikkelen van klinische predictiemodellen ter ondersteuning van de transitie naar precisiegeneeskunde. De implementatie van gestructureerde metingen in een klinische setting is echter uitdagend gebleken,4 waarbij belemmeringen vooral bestaan uit een gebrek aan consensus over de selectie van meetinstrumenten, de afwezigheid van technologische systemen die dataopslag en data-extractie faciliteren, tijdsbeperkingen en financiële restricties en onvoldoende adhesie aan metingen door behandelaren of revalidanten. Vanwege deze belemmeringen vraagt de succesvolle implementatie van een MFS een gecoördineerde inzet van de organisatie op het niveau van individuele behandelaars, het multidisciplinair behandelteam en management.
MFS van het Daan Theeuwes centrum
Het Daan Theeuwes Centrum is een revalidatiecentrum gespecialiseerd in intensieve (klinische en poliklinische) neurorevalidatie van jongeren en jongvolwassenen (16-35 jaar) met ernstig NAH. Het behandelprogramma bestaat uit een zeer intensieve interdisciplinaire behandeling (20-25 uur per week) door een team bestaande uit een revalidatiearts, casemanager, neuropsycholoog, gezondheidszorgpsycholoog, fysiotherapeut, ergotherapeut, arm-handtherapeut, logopedist en maatschappelijk werker.
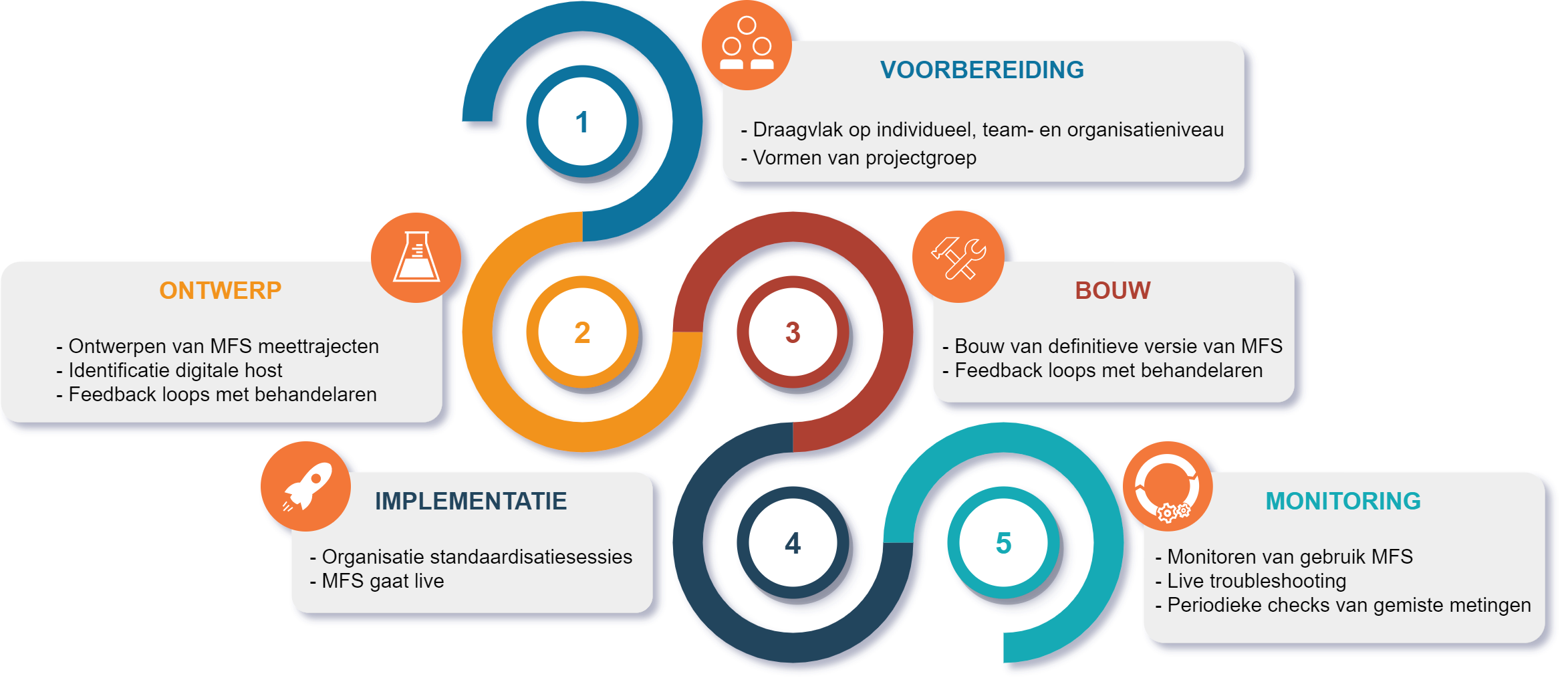
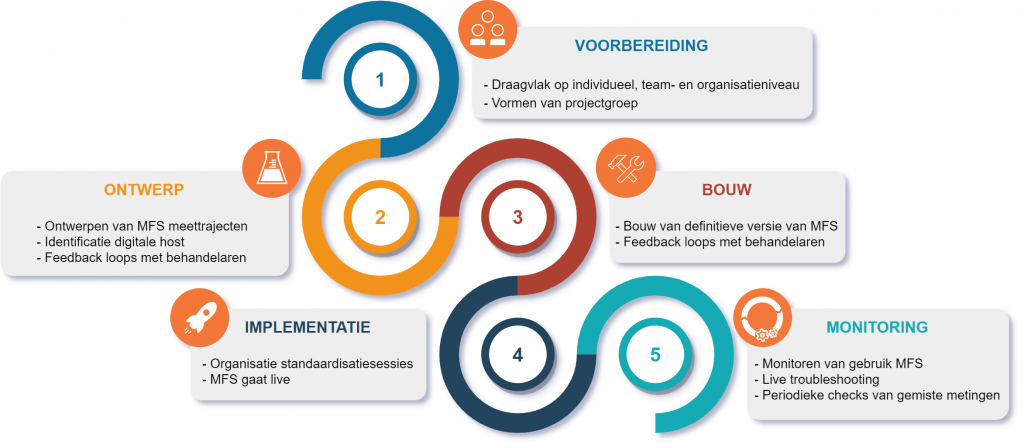
Het MFS van het Daan Theeuwes Centrum werd in verschillende fasen ontwikkeld (figuur 1) om klinische informatie vast te leggen, op te slaan en te visualiseren voor het behandelteam. Na de organisatorische voorbereidingen werd een raamwerk van meetmomenten ontworpen, die functioneel werden gekoppeld aan de structuur van het revalidatietraject. Op deze manier komt de informatie uit metingen steeds beschikbaar op sleutelmomenten waarop belangrijke beslissingen moeten worden genomen door het behandelteam. Onder leiding van vakgroepvertegenwoordigers is vervolgens door alle betrokken disciplines de inhoud van de gestructureerde metingen die worden uitgevoerd bij de revalidanten vastgesteld. De metingen kunnen verschillen per fase van het revalidatietraject. Door het inbouwen van onderlinge afhankelijk- heden worden redundante metingen geminimaliseerd. Zo worden bijvoorbeeld bij een hogere mate van zelfstandigheid in het lopen (gemeten met de Functional Ambulation Category) aanvullende testen voor meer geavanceerde mobiliteit ontsloten. De vastgestelde meettrajecten werden vervolgens ingebouwd in een elektronisch patiëntendossier dat is geoptimaliseerd voor gestructureerde metingen. Hiervoor wordt gebruik gemaakt van het platform Philips VitalHealth Questionnaire Manager. Sinds april 2021 is het MFS volledig in gebruik in het Daan Theeuwes Centrum (figuur 2). In deze periode zijn 124 revalidanten met ernstig NAH geregistreerd, waarbij in totaal meer dan 15.000 klinische metingen zijn vast- gelegd. De kwaliteit van het systeem wordt periodiek geëvalueerd, onder meer aan de hand van de compleetheid van de metingen. Hoewel ook uitdagingen bestaan, wordt de implementatie van het MFS intern gezien als succesvol. Dit blijkt onder meer uit de compleetheid van de metingen die nu op 86% ligt.
In de dagelijkse praktijk
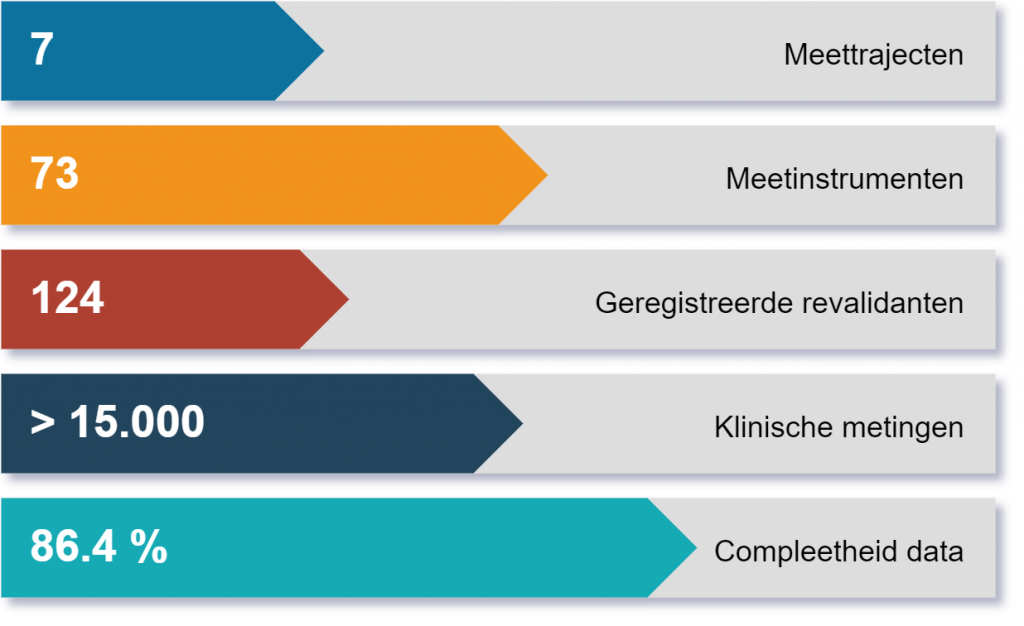
Onderscheidend aan het MFS is de manier waarop gestructureerde klinische metingen succesvol zijn ingebed in de dagelijkse praktijk van het Daan Theeuwes Centrum. De behandelaren ontvangen twee weken voor een MDO een bericht waarin zij worden geattendeerd op de metingen die moeten worden uitgevoerd bij een specifieke revalidant, waarbij de uit te voeren metingen automatisch worden aangepast aan de behandelfase waarin de revalidant zich bevindt. Via een link in het bericht wordt de behandelaar verwezen naar de registratieformulieren waarmee de metingen kunnen worden vastgelegd. De behandelaar behoudt de vrijheid om aanvullende metingen uit te voeren op basis van de behoeften van de revalidant. Indien nodig ontvangt de behandelaar een herinnering om de klinische metingen te registreren. De metingen worden direct per discipline weergegeven in individuele patiëntdashboards (zie figuur 3 voor een voorbeeld), waarbij metingen worden weergegeven op een tijdlijn. Metingen kunnen automatisch vergeleken worden met beschikbare normgegevens en per meting kan ook worden bepaald of er sprake is van klinisch relevante vooruitgang. Behandelaren kunnen eenvoudig de resultaten van andere disciplines inzien, om zo een discipline-overstijgend beeld van de revalidant te verkrijgen. De metingen van het MFS worden tijdens MDO’s op een scherm geprojecteerd zodat zij plenair kunnen worden besproken. Ook bestaat de mogelijkheid om resultaten te ontsluiten in een portaal voor revalidanten en hun naasten, om zelf inzicht te krijgen in de individuele voortgang die tijdens de behandeling is waargenomen. Tot slot kunnen de klinische metingen in het MFS ook worden gebruikt om te bepalen of al dan niet voldaan is aan de richtlijnen van het centrum op het gebied van (dis)continuatie van de behandeling.
Health Intelligence Program
Naast de toegevoegde waarde van het MFS voor gedetailleerde multidisciplinaire diagnostiek en voortgangsmonitoring op het niveau van de individuele revalidant, is het systeem ook geoptimaliseerd om tegelijkertijd klinische informatie te benutten voor het Health Intelligence Program van het Daan Theeuwes Centrum. Dit programma beoogt de verzamelde klinische data te benutten voor zorgevaluatie en wetenschappelijk onderzoek. De MFS data zullen periodiek worden besproken in evaluatiesessies met disciplinegroepen en het management, met als doel om sterke en zwakkere punten in de behandeling te identificeren. Het is de bedoeling dat dit aanleiding geeft tot het doorvoeren van zorginnovaties, met als intentie om een continue cyclus van verbeteringen in de zorg op gang te brengen.
Het wetenschappelijk onderzoek van het centrum richt zich op het ontwikkelen van klinische predictiemodellen ter ondersteuning van de transitie naar precisiegeneeskunde. Uitgangspunt daarbij is om de werkwijze in het onderzoek te verleggen van onderzoek naar kenmerken van diagnostische groepen binnen de revalidatie- geneeskunde naar een individuele benadering waarbij de complexiteit van NAH wordt omarmd, om te kunnen leren van verschillen tussen revalidanten. Daarbij wordt ook de waarde onderzocht van moderne methoden die de potentie hebben om de complexiteit van NAH te kunnen omvatten, zoals machine learning algoritmen. Recente literatuur laat al veelbelovende voor- beelden zien van de toepassing van machine learning algoritmen in het onderzoek naar CVA.5,6 Wij hopen de MFS-data in eerste instantie te kunnen benutten voor het onderscheiden van clusters van revalidanten met gelijksoortige configuratie van beperkingen in het functioneren. Vervolgens is het doel om met de MFS data klinische predictiemodellen te ontwikkelen voor het voorspellen van revalidatiepotentieel en langetermijnuitkomsten. Het meest ambitieuze doel voor de verdere toekomst betreft de ontwikkeling van een decision support system dat het behandelteam kan voorzien van objectieve berekening van de kans op betekenisvolle vooruit- gang in de komende behandelperiode, op basis van het modelleren van de individuele herstelcurve ten opzichte van de gegevens in de MFS-database. Het doel is op deze manier een waardevolle bijdrage te leveren aan de transitie naar de precisiegeneeskunde in het Daan Theeuwes Centrum en de neurorevalidatie in bredere zin.
Conclusie
Het MFS van het Daan Theeuwes Centrum is geoptimaliseerd voor toepassing in de dagelijkse praktijk voor individuele revalidanten, voor zorgevaluatie en wetenschappelijk onderzoek gericht op de transitie naar precisiegeneeskunde. Het artikel in Journal of Medical Systems laat zien dat implementatie van een MFS haalbaar is in de revalidatiesetting. De bevindingen zijn relevant voor organisaties die geïnteresseerd zijn in het implementeren van gestructureerde metingen voor het verbeteren van de zorg van complexe patiëntengroepen.
Referenties
- van der Veen R, Oosterlaan J, Bos M, et al. Measurement Feedback System for Intensive Neurorehabilitation after Severe Acquired Brain Injury. J Med Syst 2022;46(5):1-19.
- Longley V, Peters S, Swarbrick C, Bowen A. What influences decisions about ongoing stroke rehabilitation for patients with pre-existing dementia or cognitive impairment: a qualitative study? Clin Rehabil 2018;32(8):1133-1144. doi:10.1177/0269215518766406.
- Bickman L. A measurement feedback system (MFS) is necessary to improve mental health outcomes. J Am Acad Child Adolesc Psychiatry 2008;47(10):1114-1119. doi:10.1097/CHI. 0b013e3181825af8.
- Duncan EAS, Murray J. The barriers and facilitators to routine outcome measurement by allied health professionals in practice: A systematic review. BMC Health Serv Res 2012;12(1):96. doi:10.1186/1472-6963-12-96.
- Selles R, Andrinopoulou ER, Nijland R, et al. Computerised patient-specific prediction of the recovery profile of upper limb capacity within stroke services: The next step. J Neurol Neurosurg Psychiatry 2021;0:1-8. doi:10.1136/jnnp-2020-324637.
- Harari Y, Harari Y, O’Brien MK, et al. Inpatient stroke rehabilitation: Prediction of clinical outcomes using a machine-learning approach. J Neuroeng Rehabil 2020;17(1). doi:10.1186/s12984-020-00704-3.