Namens de Werkgroep Lopen na CVA
DR. JUDITH FLEUREN
Revalidatiearts, Roessingh, Centrum voor Revalidatie, Enschede
PROF. DR. SANDER GEURTS
Hoogleraar Revalidatiegeneeskunde, Afdeling Revalidatie, Radboudumc en Sint Maartenskliniek, Nijmegen
DR. MARC NEDERHAND
Revalidatiearts, Roessingh, Centrum voor Revalidatie, Enschede
PROF. DR. JAAP BUURKE
Hoogleraar Technologisch ondersteunde analyse van het menselijk bewegen, Universiteit Twente, afd. Biomedische signalen en systemen, Enschede; Roessingh Research and Development, Enschede
DR. JORIK NONNEKES
Revalidatiearts, Afdeling Revalidatie, Radboudumc en Sint Maartenskliniek, Nijmegen
In het laatste artikel getiteld ‘Functionele diagnostiek en behandeling van loopstoornissen na CVA’ bespreken we als werkgroep de diagnostiek en behandeling van de motorische sturing van het paretische been. Dit doen we door de focus te leggen op veel voorkomende afwijkingen van het
normale looppatroon na CVA en hiervoor mogelijke behandel- opties te bespreken.
De beschrijving gaat uit van vier fasen van de gangcyclus, te weten de standfase, de zwaaifase, en de twee transitiefasen daar- tussen. Deze worden besproken in twee samengestelde secties.
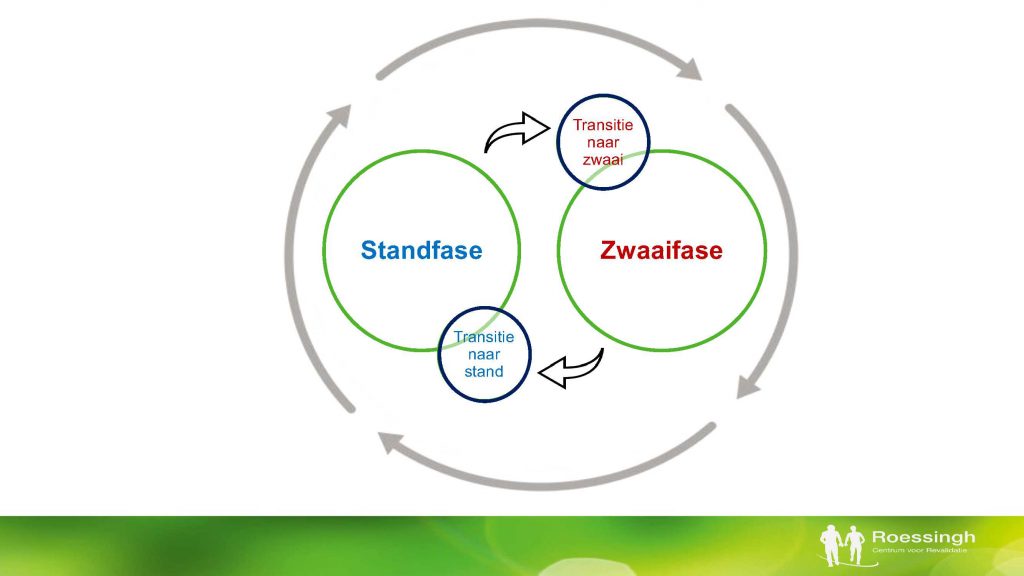
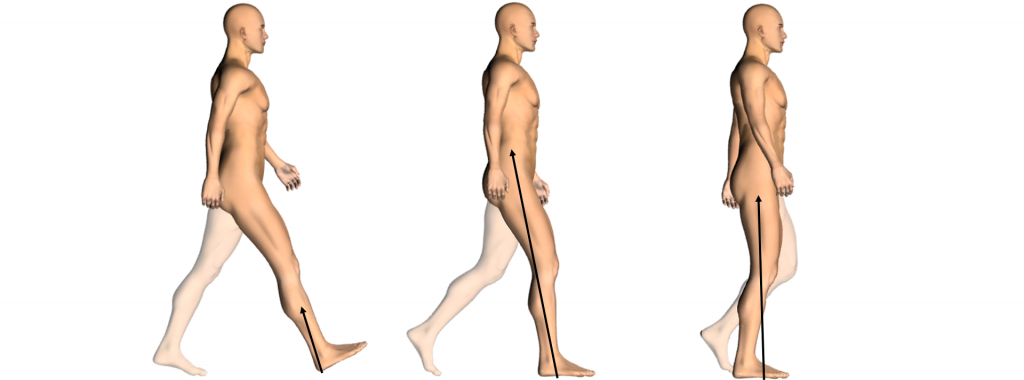
1. Transitie van Zwaai- naar standfase en de standfase
1.1 Afwijkingen op enkel- en voetniveau
Een spits-varus voet wordt vaak gezien na CVA. Deze leidt tot een abnormaal eerste grondcontact en – indien persisterend in de standfase – tot verminderde stabiliteit en beperkte progressie over het standbeen. De spits-varus deformatie is een gevolg van disbalans in de achtervoet die kan ontstaan door:
- 1myogene of artrogene bewegingsbeperkingen (contracturen)
- spasticiteit, of 3) spierzwakte.
Vaak betreft het een combinatie hiervan. Verkorting van de triceps surae en/of tibialis posterior kan leiden tot een structurele spits of spitsvarus. Spasticiteit van deze spieren, vaak in combinatie met zwakte van de enkeldorsaalflexoren, resulteert in een dynamische spitsvoet. Een dynamische varusstand ontstaat doordat de enkel- invertoren relatief sterker zijn dan de evertoren. Dit kan ook het geval zijn zonder dat er sprake is van spasticiteit (3e vorm).
Er kunnen ook afwijkingen aan de voorvoet ontstaan. Diepstand van de voorvoet gaat vaak gepaard met teenklauwen, hetgeen structureel kan zijn (ten gevolge van verkorting van korte en/of lange teenflexoren) of dynamisch (ten gevolge van spasticiteit van teenflexoren of compensatoir voor kuitspierzwakte of sensibiliteitsstoornissen). Overmatige halluxextensie kan optreden ten gevolge van dystonie of als compensatie voor zwakte van andere dorsaalflexoren.
1.2 Afwijkingen op knieniveau
Op knieniveau zien we vooral secundaire stoornissen en compensatiemechanismen. Een ongecontroleerde knie-extensie (‘extensor thrust’) kan secundair optreden aan een structurele
of dynamische spitsvoet, via een vergroot (extern) knie-extensiemoment. Overmatige knie-extensie wordt ook gezien bij een sterke (pathologische) extensiesynergie, of compensatoir bij ernstige sensibiliteitsstoornissen of zwakte van de knie-extensoren.
Soms wordt juist versterkte knieflexie gezien gedurende de standfase. Dit ontstaat primair door zwakte van de enkelplantair- flexoren, maar kan ook aangeleerd zijn om knie-hyperextensie
te voorkómen.
1.3 Afwijkingen op heup- en bekkenniveau
Zwakte van de heupabductoren kan resulteren in overmatig zakken van het contralaterale bekken (‘teken van Trendelenburg’) en compensatoir versterkte homolaterale romplateroflexie (‘teken van Duchenne’) tijdens de standfase. Een heupflexiecontractuur kan resulteren in verminderde heupextensie, vooroverkanteling van het bekken, en een versterkte lumbale lordose.
2. Transitie van stand- naar zwaaifase en de zwaaifase
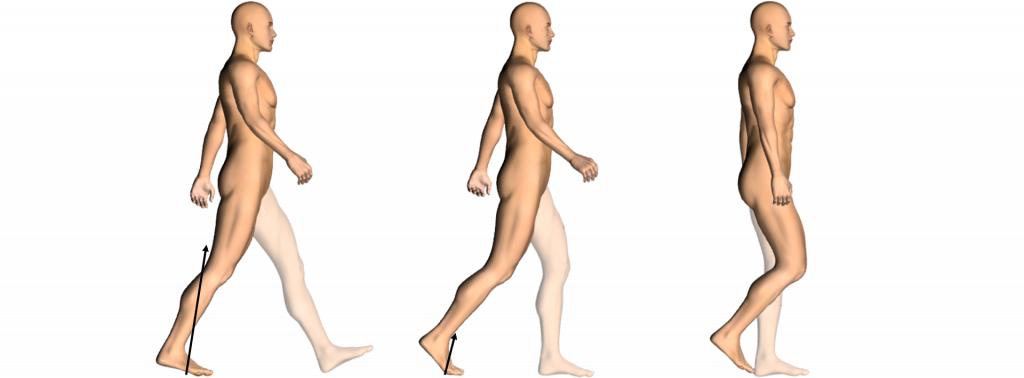
2.1 Afwijkingen op enkel- en voetniveau
In deze transitiefase kan sprake zijn van onvoldoende actieve enkelplantairflexiebeweging, vaak door kuitspierzwakte, met als gevolg verminderde propulsie. Daarnaast kunnen klauwtenen de voetafwikkeling beperken.
In de zwaaifase wordt vaak overmatige enkelplantairflexie gezien. Deze spitsstand kan structureel zijn (door verkorting van triceps surae) of dynamisch (door zwakte van dorsaalflexoren, eventueel in combinatie met overactiviteit van triceps surae). De invloed van een eventuele varusstand van de voet op de voetklaring is veelal gering.
2.2 Afwijkingen op knieniveau
Onvoldoende knieflexie is het belangrijkste probleem in de zwaai- fase door de negatieve invloed op de voetklaring. Veel voorkomende oorzaken zijn: onvoldoende ‘push-off’, onvoldoende heupflexie,
of een extern knie-extensiemoment tijdens de transitiefase. Dit leidt tot onvoldoende (inzet van) knieflexiebeweging. Een andere mogelijke oorzaak is overactiviteit van de knie-extensoren, waar- door remming van de knieflexie optreedt (‘stiff-knee gait’).
2.3 Afwijkingen op heup- en bekkenniveau
Onvoldoende heupflexiebeweging is meestal het gevolg van zwakte van heupflexoren. Overmatige heupexorotatie kan compensatoir zijn om heupadductoren in te zetten voor de zwaaibeweging, maar kan ook secundair zijn aan voetafwikkelproblemen.
Circumductie, als compensatie voor verminderde voetklaring, is vaak meer een heffing van het bekken dan overmatige heupabductie. Op bekken- en rompniveau worden ook andere compensatiemechanismen gezien voor verminderde klaring, zoals overmatige achteroverkanteling of retractie van het bekken aan de aangedane zijde, of contralaterale lateroflexie van de romp.
Behandeling
De keuze van een behandeling voor verbetering van de loopvaar- digheid hangt mede af van de fase na CVA. In de eerste maanden na CVA ligt de focus doorgaans op balanstraining. Ook gerichte functionele spierkrachttraining van het paretische been kan leiden tot verbetering van loopvaardigheid.1 Daarnaast dient er aandacht te zijn voor behoud van enkelmobiliteit. Een enkel-voet- orthese (EVO) wordt geadviseerd bij patiënten met een (dynamische) spits(varus)-voet tijdens de zwaaifase of ter ondersteuning van de kniecontrole tijdens de standfase. Onderzoek heeft aangetoond dat met een EVO al vroeg na CVA gestart kan worden, zonder dat dit nadelig effect heeft op herstel van motorische controle of kracht van het aangedane been.2
Ook focale spasticiteitsbehandeling kan al in een vroege fase plaatsvinden. Daarnaast kan een loophulpmiddel de veiligheid, zelfstandigheid en de efficiëntie van het lopen verbeteren.
In de chronische fase na CVA zijn er ook chirurgische behandel- opties, te weten benige chirurgie (bijvoorbeeld een artrodese), weke delen chirurgie (verlenging, doorsnijding, of transfer van pees of spierpeescomplex), of selectieve neurectomie, of een combinatie hiervan. Chirurgische interventies kunnen plaats- vinden zodra er geen verbetering van motorische controle meer te verwachten is door functieherstel. In de regel wordt hiervoor minimaal 6 maanden na een CVA aangehouden. In alle gevallen dient de behandeling erop gericht te zijn om de voorwaarden voor het lopen te verbeteren.3
Spits(varus)-voet
De behandeling van een spits(varus)-voet kent een duidelijke hiërarchie: primair worden eventuele contracturen behandeld, daarna eventuele (residuele) spasticiteit, en tenslotte wordt spier- zwakte behandeld of gecompenseerd.4 Bij een relatief milde structurele pes equinovarus kan gestart worden met intensieve rekoefeningen. Bij additionele spasticiteit kan aanvullend focale spasmolyse worden verricht. Indien dit niet het gewenste effect heeft, moet een chirurgische interventie overwogen worden (percutane Achillespeesverlenging of fasciotomie van gastroc- nemius). Eventueel kan verlenging door gipsredressie nog een tussenstap zijn, al dan niet in combinatie met een (neuro)- musculaire blokkade.
Als er tevens sprake is van structurele varus, worden boven- staande interventies gecombineerd met een (standscorrigerende) voetwortelartrodese, waarvan de uitgebreidheid individueel bepaald wordt. Een varus die secundair is aan diepstand van de mediale voorvoet vraagt primair om een oprichtingsosteotomie van de eerste straal. Indien de teenflexoren ook verkort zijn, is een additionele release (tenotomie) hiervan geïndiceerd. Als een chirurgische interventie gecontra-indiceerd is, kan orthopedisch schoeisel overwogen worden om de stand- afwijkingen bij een structurele spitsvarusvoet zo goed mogelijk op te vangen.
Een tweede stap is behandeling van eventuele (residuele) spasticiteit al dan niet na een chirurgische behandeling. Focale spasticiteitsbehandeling heeft daarbij de voorkeur boven systemische spasmolyse, en kan bestaan uit een neuromusculaire blokkade met botuline neurotoxine (BoNT) of blokkade van de nervus tibialis met fenol. Targetspieren zijn de gastrocnemius, soleus, tibialis posterior en/of teenflexoren. Een meer permanent effect is mogelijk via selectieve neurectomie van de motorische takjes van de nervus tibialis of door een orthopedische stabilisatie (bijvoorbeeld voetwortelartrodese) of ‘rebalancing’ van de varus- component (bijvoorbeeld tibialis posterior transfer).
Na afdoende behandeling van contracturen en spasticiteit verschuift de focus naar behandeling van spierzwakte. In het geval van een dynamische varus in de transitie van zwaai- naar standfase dient een chirurgische interventie overwogen te worden. Een split anterior tibialis tendon transfer (SPLATT) procedure is mogelijk als ‘rebalancing’ bij voldoende kracht van de tibialis anterior en voldoende mobiliteit in de voetwortel. Een alternatief is een lichte vorm van voetwortelartrodese (bijvoorbeeld talonaviculair).
Een dynamische spits(varus)-voet kan ook opgevangen worden door een enkel-voetorthese (EVO). Indien alleen opvang van overmatige plantairflexie in de zwaaifase nodig is, is een
EVO met dorsale kuitplaat het meest voor de hand liggend. Indien ook ondersteuning van de kniecontrole gedurende de standfase gewenst is, kan een EVO met ventrale (bij over- matige knieflexie) of met dorsale afsteuning (bij overmatige knie-extensie) voorgeschreven worden. Functionele elektro- stimulatie (FES) van de nervus peroneus communis kan overwogen worden bij goede kniecontrole en voldoende passieve dorsaalflexie in de enkel.
Hyperextensie van de hallux
De dystone halluxoverstrekking kan behandeld worden middels focale spasmolyse van de extensor hallucis longus. Indien het een compensatie voor voethefferszwakte is, dan wordt focale spasmolyse juist afgeraden om de voetheffing niet verder te verzwakken. In beide gevallen kan een chirurgische interventie overwogen worden (EHL-verlenging respectievelijk transfer) voor een permanent effect. Een schoenaanpassing of het dragen van een EVO is uiteraard altijd mogelijk.
Teenklauwen
Bij klachten door klauwtenen (zoals pijn of drukplekken) bestaat behandeling uit een operatieve standscorrectie of een schoen- aanpassing. Bij spasticiteit is er – naast bovengenoemde opties – BoNT-behandeling mogelijk van de betrokken teenflexoren. Indien de klauwtenen vooral compensatoir optreden bij balansverstoringen, is een loophulpmiddel aangewezen.
Onvoldoende knieflexie in zwaaifase
Behandeling hiervan is afhankelijk van de oorzaak. Tot dusver is er geen behandeling die de propulsiekracht vanuit de kuitspieren kan versterken, tenzij er evident sprake is van disuse. Ter reductie van overmatige activiteit van de rectus femoris kan BoNT- behandeling worden verricht. Bij goed effect van lokale spasticiteitsbehandeling is een rectus femoris-transfer ook een mogelijkheid. Met BoNT-behandeling van de vastusspieren moet men terughoudend zijn in verband met mogelijke vermindering van de kniestabiliteit in de standfase. Onvoldoende heupzwaai door heupflexiezwakte kan ondersteund worden door een Hip Flexion Assist Device (HFAD).
Zwakte heupabductoren
Zwakte van de heupabductoren kan gecompenseerd worden middels een loophulpmiddel. Krachttraining is zinvol bij aanwijzingen voor disuse.
Conclusie
Zoals hierboven beschreven nemen chirurgische interventies tegenwoordig een prominente plaats in bij de behandeling van het afwijkende looppatroon na CVA, vooral als er sprake is van een structurele of dynamische spits(varus)-voet. Ondanks uitstekende praktijkervaring, is de wetenschappelijke bewijs- voering hiervoor nog schaars. In de landelijke SKMS-richtlijn Cerebrale e/o Spinale Spasticiteit bij Volwassenen (2017) wordt aanbevolen dat deze chirurgische interventies, inclusief indicatiestelling en nabehandeling, plaatsvinden in een gespecialiseerd centrum, door een interdisciplinair team met specifieke expertise en ruime ervaring op dit gebied.5
Dankwoord
Dank aan Jan Willem Louwerens, Elgun Zeegers, Margot van der Grinten en Kirsten Veenstra, orthopedisch chirurgen, voor het kritisch meelezen.
Referenties
- KNGF-richtlijn beroerte, update 2017.
- Nikamp CD, Buurke JH, van der Palen J, Hermens HJ, Rietman JS. Six-month effects of early or delayed provision of an ankle-foot orthosis in patients with (sub)acute stroke: a randomized controlled trial. Clin Rehabil 2017; 31(12): 1616-24.
- Gage JR. Gait analysis. An essential tool in the treatment of cerebral palsy. Clinical orthopaedics and related research 1993; (288): 126-34.
- Nonnekes J, Benda N, van Duijnhoven H, et al. Management of Gait Impairments in Chronic Unilateral Upper Motor Neuron Lesions: A Review. JAMA Neurol 2018; 75(6): 751-8.
- https://richtlijnendatabase.nl/richtlijn/cerebrale_en_of_spinale_spasticiteit/evaluatie_van_spasticiteit.html
